【衡道丨笔记】ALCL病理学及分子遗传学进展
2024-03-02 衡道病理 衡道病理 发表于上海
“复旦大学附属中山医院病理科32周年系列公开课”的课程中,鲁华东老师为大家带来了ALCL病理学及分子遗传学进展的内容。摘要如下:
一、概述
间变性大细胞淋巴瘤(Anaplastic Large Cell Lymphoma,ALCL)是一种比较少见的外周成熟T细胞淋巴瘤亚型。此种淋巴瘤由大的上皮样细胞组成,具有间变性的特征,即显著的异型性和多形性,这些大细胞强而弥漫性的表达CD30。
WHO-HAEM5列出间变性大细胞淋巴瘤有四种亚型
-
ALK+ALCL
-
ALK-ALCL
-
BIA-ALCL(乳腺假体相关ALCL)
-
pCALCL(原发性皮肤ALCL)
二、ALK阳性间变性大细胞淋巴瘤(ALK+ALCL)
定义
ALK+ALCL是一种独特的外周T细胞淋巴瘤,瘤细胞通常较大、多形性、胞质丰富、细胞核常呈马蹄形,伴有ALK基因易位并表达ALK和CD30。
组织形态学
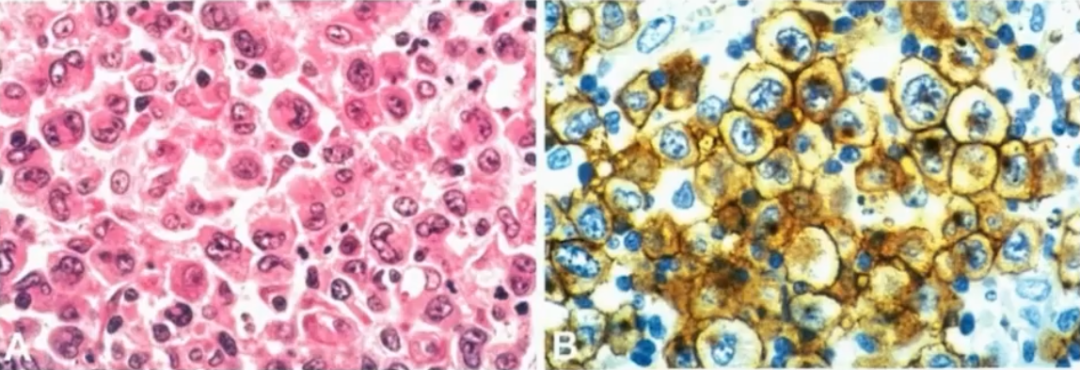
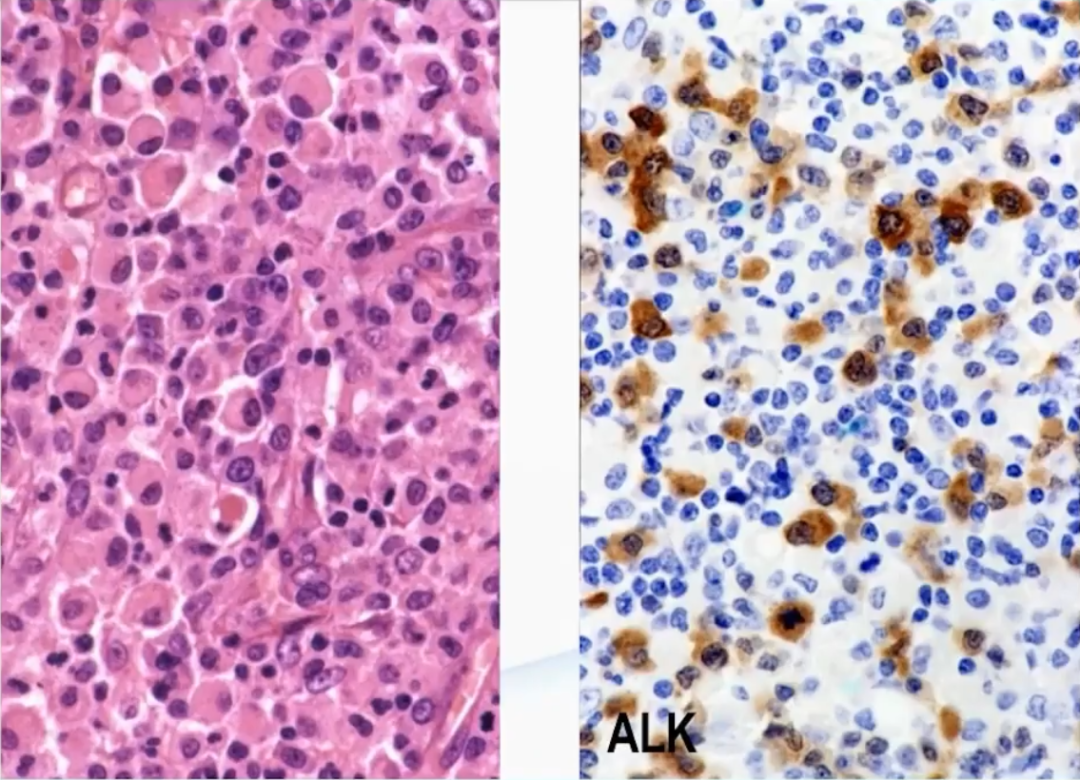
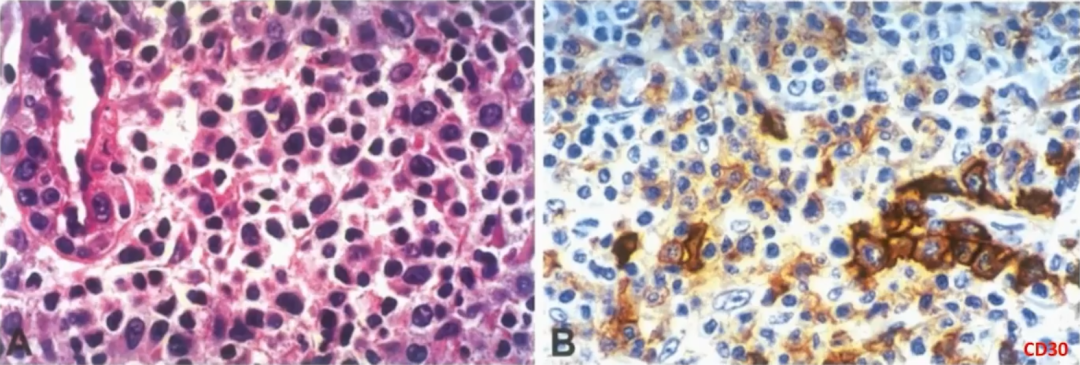
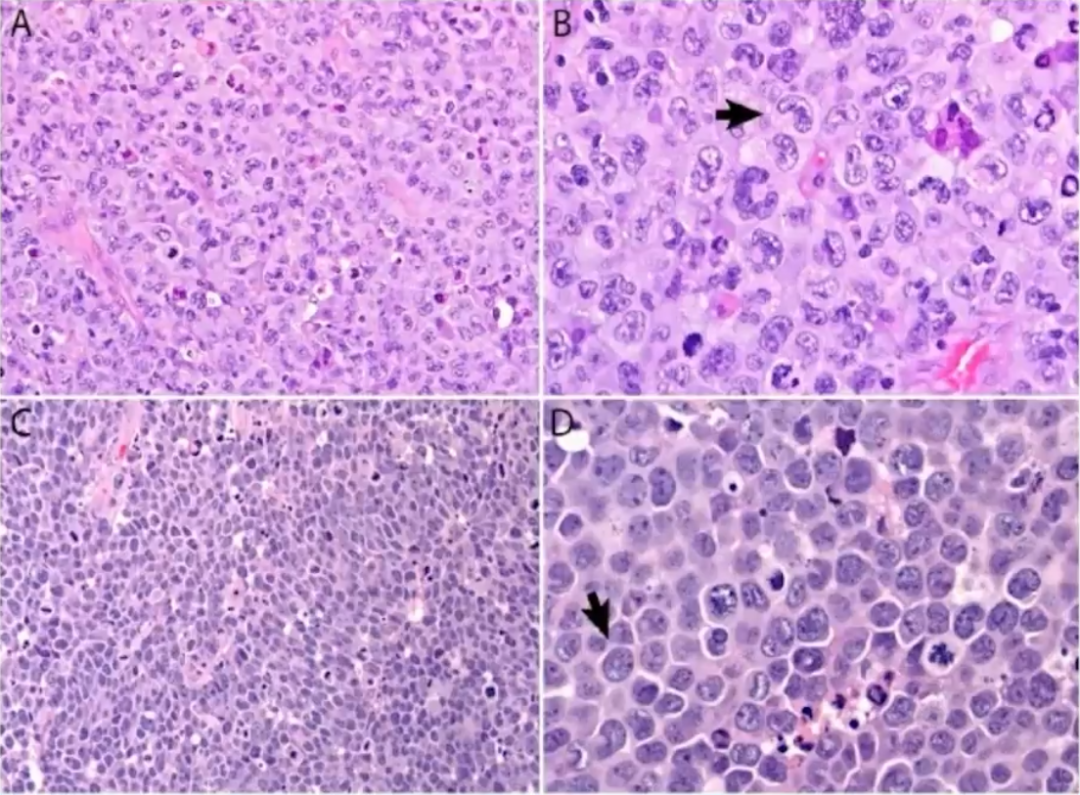
ALK+ALCL的组织学特征为淋巴结副皮质区和淋巴窦受累,也可呈弥漫性生长。肿瘤细胞形态学谱广,但所有病例均显示有数量不等的“特征性”细胞,表现为丰富的细胞质和带有多个核仁的大马蹄形核,核旁有一嗜酸性区。因为切面的原因,有时可见面包圈细胞(看似是核内包涵体,实则为核膜内陷所致)。ALK免疫组化的应用,一些非间变形态的小细胞病变、单形性病变、甚至一些罕见形态也被识别出来,肿瘤细胞形态学谱变得越来越广。
WHO淋巴造血系统肿瘤分类中根据肿瘤细胞的细胞学特征、反应细胞的结构和混合形式描述了五种组织学模式,包括:
1、普通型(common pattern)

2、淋巴组织细胞型(lymphohistiocytic pattern)
3、小细胞型(small cell pattern)
4、霍奇金样型(Hodgkin-ike pattern)
5、复合型(composite pattern)
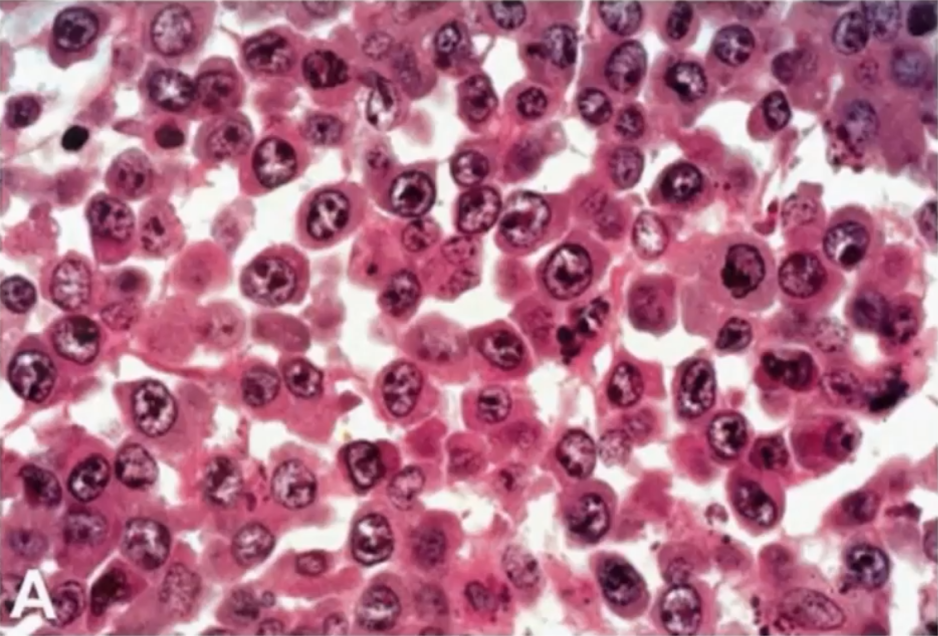
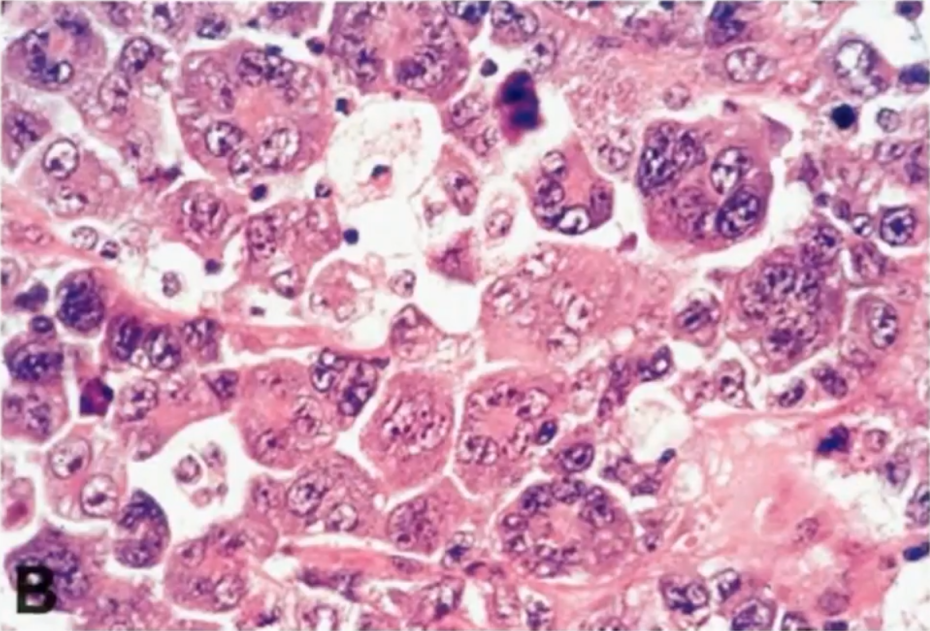
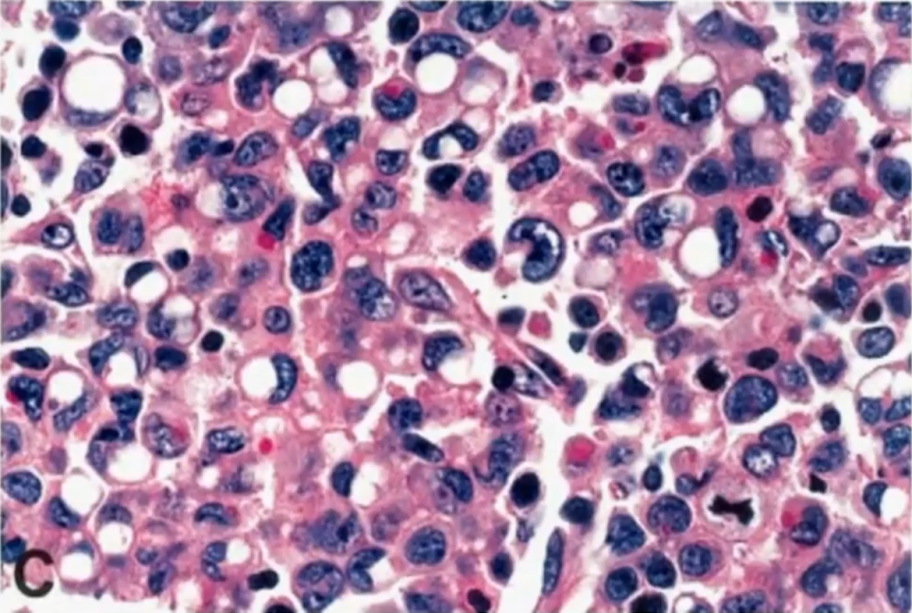
免疫表型
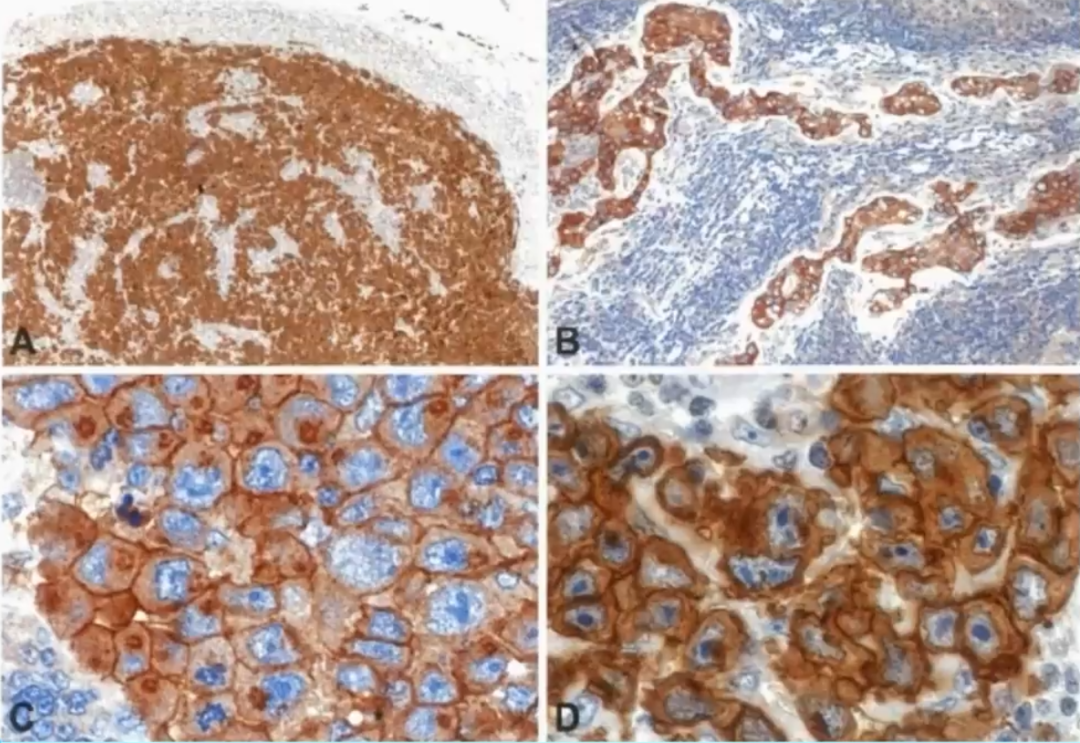
根据定义,肿瘤细胞CD30和ALK阳性。CD30显示为细胞膜和高尔基区阳性,在大的肿瘤细胞表达强,小的肿瘤细胞表达弱甚至不表达。由于ALK蛋白在包括淋巴结在内的大多数成熟细胞或组织中不表达,其免疫组化检测具有特异性。ALK的表达模式与ALK基因易位的伙伴基因有关。
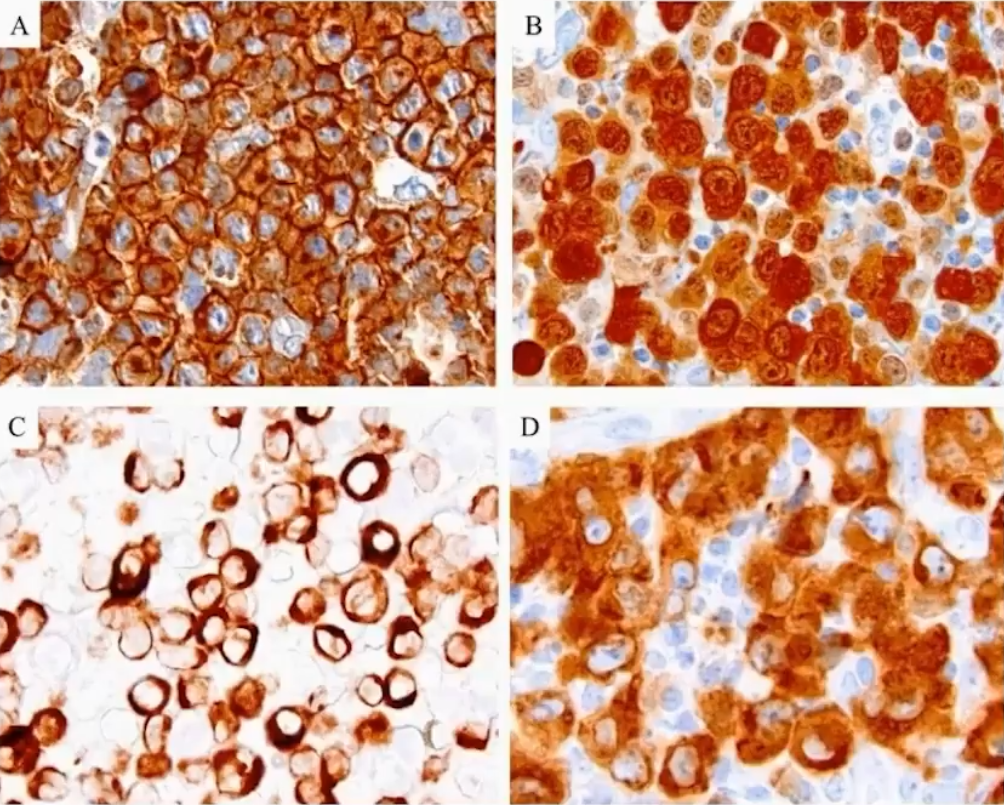
图A:CD30;图B:NPM1-ALK;图C:PABPC1-ALK;图D:EEF1G-ALK
-
T细胞表型/“裸”表型(“null”phenotype),两者无其它不同,被认为是一个疾病。
(1)CD3在75%以上的病例中呈阴性;
(2)CD2、CD5和CD4最常表达(40~70%);
(3)2/3病例表达CD43,CD45、CD45RO表达不一;
(4)细胞毒性标记物,包括TIA-1、粒酶B和穿孔素常表达,而CD8通常阴性。
-
大多数病例表达EMA
-
EBV-
鉴别诊断
1.ALK+LBCL:
免疫母/浆母细胞形态,单形性;
ALK+(胞浆颗粒状阳性),CD30-,EMA+;
CD20-、CD79-、PAX5-、CD138+、MUM-1+;
不表达T细胞标记,但可以表达CD4、CD43和穿孔素;
EBV-。
2.ALK+非造血组织肿瘤
横纹肌肉瘤、炎性肌纤维母细胞肿瘤、神经肿瘤、ALK+组织细胞增生症。
分子遗传学进展
ALK+ALCL特征性的遗传学改变为ALK基因异位。
尽管ALK基因融合是ALK+ALCL发病机制中的一个关键致癌事件,但也有学者描述了额外的遗传失衡。经比较基因组杂交(CGH)序列分析,58%的ALK+ALCL表现出染色体不平衡,包括4q13-q28、6q13-q22、11q14-q23和13q的丢失和7p11-pter和17.61号染色体的增加,35%的ALK+ALCL表现出17p13.3-p12和6q21的丢失,15%的病例表现出1q、7q32.3和7p22.3-p21.3的增加。这些额外的改变在疾病的发病机制和预后方面的意义尚不清楚,需要进一步的研究,扩大ALK+ALCL样本量并运用下一代测序方法,以便更好地定义ALK+ALCL的基因组景观。这些研究的发现对于理解ALK+ALCL组织学和临床异质性的生物学机制具有重要意义。
三、ALK阴性间变性大细胞淋巴瘤(ALK-ALCL)
定义
ALK-ALCL是一种缺乏ALK蛋白表达的CD30+外周T细胞淋巴瘤,但在形态学上与ALK+ALCL不可区分。
组织形态学
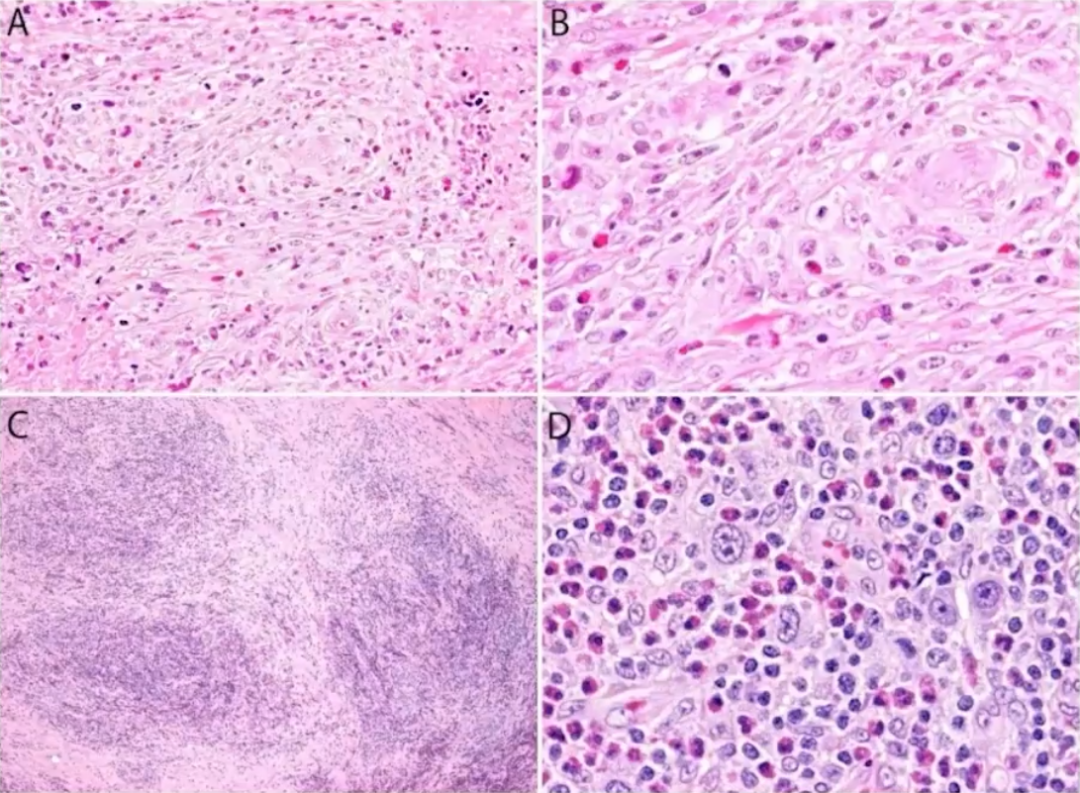
淋巴结通常为弥漫性受累,由具有多形性细胞核的大肿瘤细胞勾成,包括典型的“Hallmark”细胞;偶尔可见RS样细胞。淋巴窦浸润时可能类似于转移癌。细胞形态谱与ALK+ALCL普通型相似,但不存在明显的形态变异(特别是小细胞变异)。某些特征可能提示为ALK-ALCL,包括免疫母细胞形态及星空现象,明显的核凹陷,导致更多的“马蹄形"或“面包圈”形核,这常是DUSP22基因易位病例的特征。偶尔出现硬化和嗜酸性粒细胞增多,需仔细观察以排除经典霍奇金淋巴瘤可能。
免疫表型
除ALK阴性表达外,ALK-ALCL与ALK+ALCL免疫表型相似。肿瘤细胞膜和高尔基区呈CD30弥漫强阳性表达,CD30弥漫胞浆阳性表达也常见。与其他外周T细胞淋巴瘤相比,T细胞标记物的丢失更为频繁,还可表现为“裸细胞"表型。CD2、CD3表达比CD5表达更为常见。CD43、CD4常见表达,CD8罕见表达。许多病例还显示细胞毒性表型(TIA-1,粒酶B,穿孔素),EMA+,ALK-ALCL罕见表达PAX5,EBV-。伴DUSP22重排的病例不仅形态有一定提示,免疫组化表达上也有一定特点,与DUSP22基因重排相关的病例通常缺乏细胞毒性标记物,DUSP22基因重排相关的病例也通常显示LEF1强表达,LEF1表达可以作为这种分子改变的替代标记物。
鉴别诊断
由于缺乏ALK表达,ALK-ALCL诊断不如ALK+ALCL诊断简单明了。
-
ALK+ALCL;
-
PTCL,NOS;
-
cHL;
-
DLBCL,单核细胞肉瘤/粒细胞肉瘤,组织细胞肉瘤;
-
癌,胚胎性癌,黑色素瘤,上皮样肉瘤或其它横纹肌样肿瘤。
分子遗传学
尽管ALK-ALCL发病机制与ALK活化无关,但ALK-ALCL与ALK+ALCL有一个共同的STAT3介导的致癌机制,两种相互排斥的机制导致ALK-ALCL中STAT3的组成性激活(phosphorylated STAT;pSTAT3)。
有研究显示约24%的ALK-ALCL表达致癌截短的Erb-B2受体酪氨酸激酶4(ERBB4),ERBB4在ALK+ALCL和PTCL,NOS中未检测到,这些病例显示霍奇金样特征,ERBB4表达似乎是与DUSP22,、TP63、ROS1和TYK2重排互斥的,有潜力成为ALK-ALCL的一个独立的亚型。
四、乳腺假体相关ALCL(BIA-ALCL)
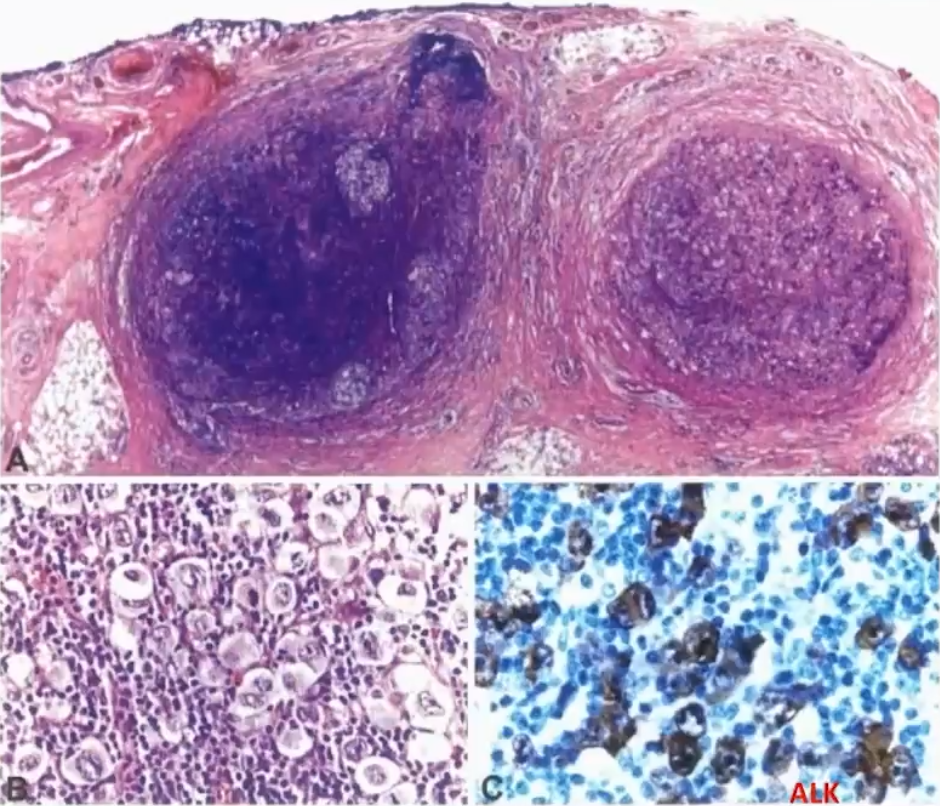
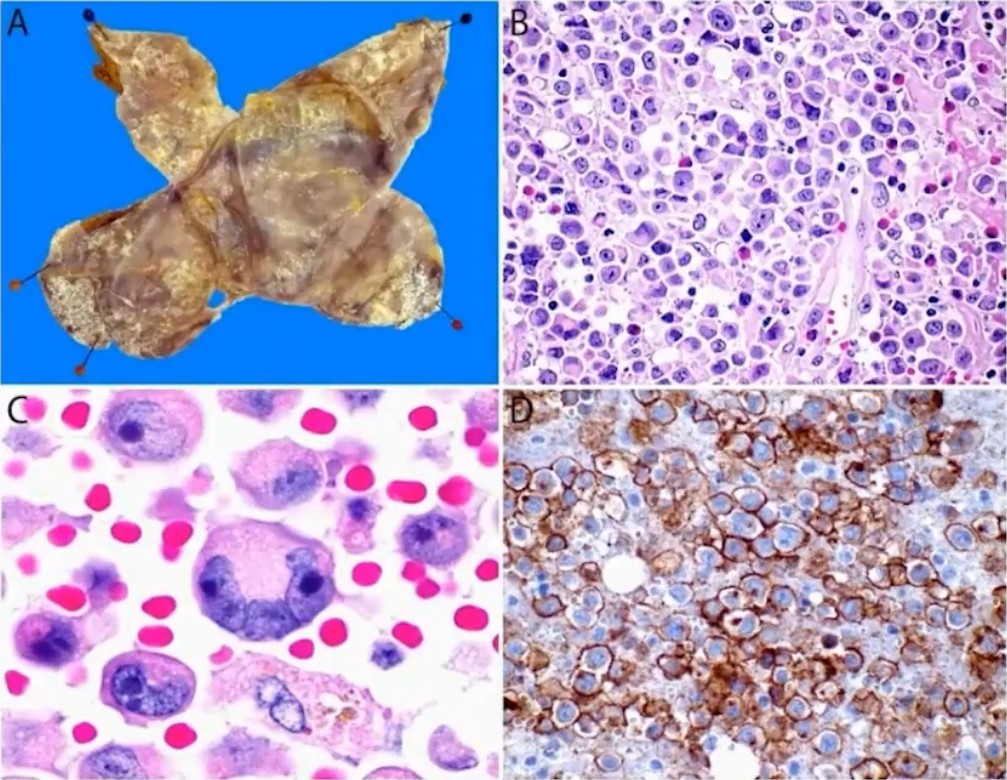
临床及病理特征
BIA-ALCL是一种罕见的疾病,在接受乳房假体植入手术的妇女中比例为1/4000-30,000,在早期,它们通常沿包膜生长,而在晚期,它们通过纤维囊浸润形成肿块,大约20%至30%的病例会累及腋窝淋巴结。BIA-ALCL表现为一个惰性的临床过程,包膜浸润、肿块形成和淋巴结受累是不利的预后因素。肿瘤细胞在形态学和免疫表型上与ALK-ALCL没有区别,诊断主要结合临床乳房假体植入史。
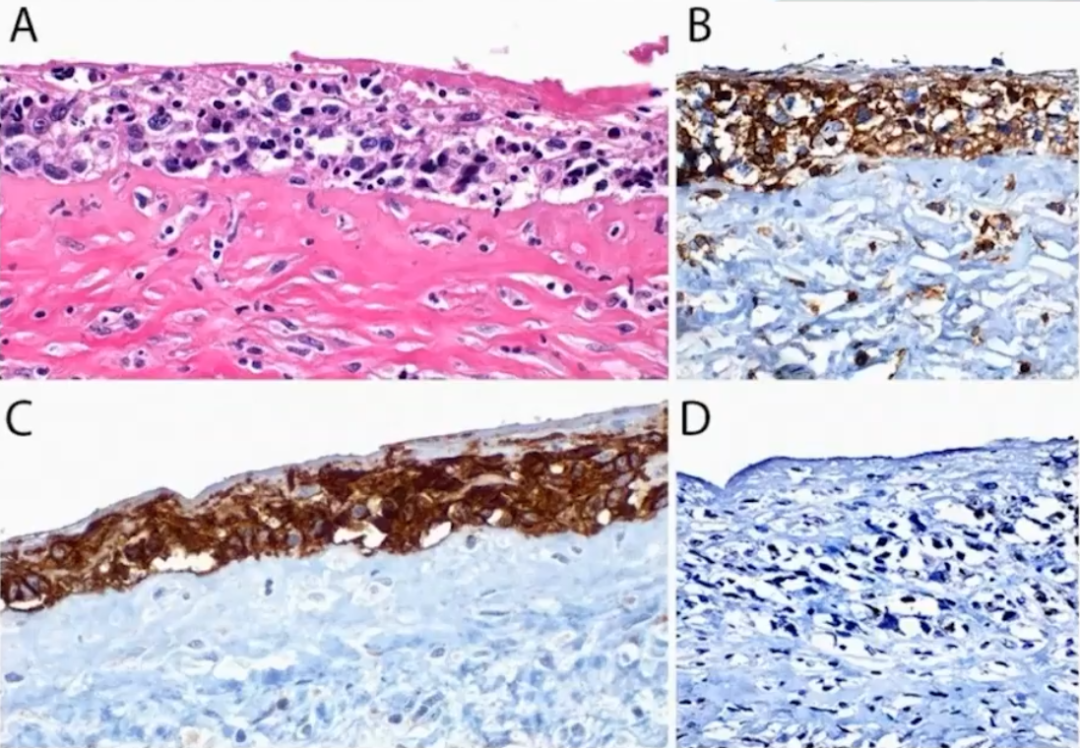
鉴别诊断
主要与假体植入物相关的反应性炎症改变鉴别。
系统性ALK-ALCL累及乳腺、EBV+DLBCL、乳腺癌等。
分子遗传学
BIA-ALCL的分子发病机制尚不清楚。大多数证据表明,乳房植入物引起的慢性炎症和长期免疫刺激可能导致该疾病。研究者们提出了多种理论,包括对乳房假体的免疫反应、亚临床细菌感染和遗传易感性等。
与系统性ALK-ALCL和pC-ALCL不同,在BIA-ALCL中未检测到ALK、DUSP22和TP63等ALCL相关基因的重排,因此该亚型可被认为是三阴性ALCL。迄今为止,只有少数关于BIA-ALCL细胞遗传学发现的报道。BIA-ALCL的潜在分子驱动因素包括JAK/STAT信号通路的激活以及TP53和MYC的失调。与JAK/STAT相关的基因突变在BIA-ALCL最常见。
五、总结
ALCL是一组异质性疾病,包括ALK+ALCL、ALK-ALCL、BIA-ALCL以及pc-ALCL,它们之间形态学相互重叠,但在遗传学、临床表现和预后方面有显著差异。组织学变异和多种表型异常是ALCL准确诊断的挑战,尤其是ALK-ALCL与PTCL,NOS、cHL的鉴别诊断需结合临床、病理形态、免疫组化及分子遗传学综合判断。ALCL的分子遗传学进展迅速,一方面提供了预后信息,另一方面也可能指导今后的分类和治疗。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言




.jpg)





#分子遗传学# #间变性大细胞淋巴瘤# #ALCL#
23