牙齿发育异常的外科治疗
2016-12-26 宋光泰,靳秋晨,丁杰,康卉,武汉大学口腔医院 中国实用口腔科杂志2016年9月第9卷第
牙齿发育异常是儿童牙病中的常见疾病,根据临床表现可分为4类:牙齿数目异常、牙齿形态异常、牙齿结构异常及牙齿萌出与脱落异常。目前,牙齿发育异常的病因尚不明确,从宏观上看包括遗传和环境因素的作用,其中,遗传因素起重要作用。而有一些牙齿发育异常是牙胚发育期受外来有害因素影响的结果,如乳牙外伤的机械外力、牙胚周围的感染等可造成继承恒牙的结构和形态异常等。 牙齿发育异常的治疗涉及牙体修复、牙列
牙齿发育异常是儿童牙病中的常见疾病,根据临床表现可分为4类:牙齿数目异常、牙齿形态异常、牙齿结构异常及牙齿萌出与脱落异常。目前,牙齿发育异常的病因尚不明确,从宏观上看包括遗传和环境因素的作用,其中,遗传因素起重要作用。而有一些牙齿发育异常是牙胚发育期受外来有害因素影响的结果,如乳牙外伤的机械外力、牙胚周围的感染等可造成继承恒牙的结构和形态异常等。
牙齿发育异常的治疗涉及牙体修复、牙列修复、牙髓治疗、牙槽外科及正畸等多学科的综合治疗。牙齿数目异常、牙齿萌出异常和异位萌出在临床工作中较为常见,多涉及外科手术治疗。
1牙齿数目异常
牙齿数目异常中的牙齿数目过多常需采用外科拔除的方法进行治疗。牙齿数目过多除了指多于正常牙类、牙数以外的多生牙,还可表现为牙瘤。多生牙最常发生在上颌前牙区域,可萌出于口腔内,也可埋伏于颌骨内。埋伏的多生牙常常呈现明显的牙轴异常,甚至发生冠根倒置。多生牙常常导致恒牙发育和萌出障碍,表现为恒牙迟萌或阻生、牙根弯曲、牙齿移位或萌出方向改变,甚至可造成邻牙异常的牙根吸收,也可能形成滤泡或牙源性囊肿;有些多生牙与正常牙融合,或者萌出于鼻腔、上颌窦内,出现相应部位的症状。
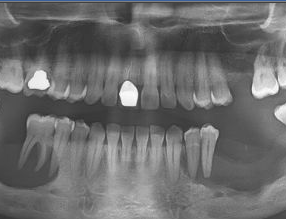
临床发现或怀疑有多生牙时,需要拍摄X线片明确诊断,并确定多生牙的数目和位置,常用的X线片有根尖片、全口曲面断层片和锥形束CT(CBCT)。埋伏多生牙的CBCT定位对拔除手术起着至关重要的作用。已萌出的多生牙应及时拔除,以有利于邻近恒牙的顺利萌出并减少恒牙的错位。
已萌出的上颌前牙区多生牙以锥形和结节形较为常见,牙根短小,拔除并无难度,局部浸润麻醉后使用一定的旋转力即可使其脱位;发育完整型的多生牙与正常的前牙形态相似,牙根呈三角形,拔除时要结合使用轻微的摇摆力。多生牙拔除过程中要注意钳喙夹持患牙的部位及方向,有些多生牙萌出于正常牙列的腭侧或唇侧,需要近远中向夹持患牙,紧扣牙颈部,旋转或摇摆用力;有些腭侧错位的多生牙,在不易用拔牙钳夹持时,也可用牙挺挺出。多生牙拔除过程中应特别注意避免撞击临近初萌的正常恒牙。
埋伏多生牙拔除需要术者进行充分的术前准备,也需要患儿的积极配合,有时还需要在全身麻醉或镇静下完成。对于埋伏多生牙,应注意拔除时机的选择。多数埋伏多生牙应尽早拔除,如果不影响邻牙的对称发育,没有囊肿形成,可以严密观察,延迟拔除,特别是一些位置较深的埋伏多生牙。位于邻牙唇侧或邻牙牙根间的多生牙,在局部浸润麻醉下,多选用牙槽突唇侧弧形切口或唇侧龈缘梯形切口;位于邻牙腭侧的,常选用腭侧龈缘切口;对于埋伏很深,位于邻牙根尖上方、且偏腭侧的多生牙,唇侧进路可能较腭侧进路更易于操作。确定手术进路后,切开、翻瓣、去骨,暴露牙冠的最宽处,有些位置较深(或接近鼻腔)的埋伏多生牙拔除时有一定难度,可以采用一些微创技术,如超声骨刀选择性去骨,用牙挺挺出多生牙,充分止血,清创缝合。
牙瘤是牙胚细胞异常增殖导致的牙源性肿瘤,分为2种类型:组合性牙瘤和混合性牙瘤。牙瘤通常无症状,常在x线检查中发现。患者也可能以乳牙滞留、恒牙不萌、骨膨隆或肿胀等为主诉就诊。其临床影响与多生牙相似,并与牙源性囊肿形成有关。牙瘤的治疗原则是保守的外科去除。局部浸润麻醉下,在牙槽突上行角形或梯形切口,翻瓣、去骨,暴露瘤体并摘除,注意应完整去除周围包绕的软组织。充分止血,清创缝合。
2牙齿萌出异常
牙齿萌出异常中涉及外科治疗的疾病主要包括:乳牙早萌、乳牙滞留、牙固连、恒牙迟萌、多发性不萌牙、恒牙异位萌出。
2.1乳牙早萌在刚出生的婴儿口腔中已经萌出的乳牙,称为“诞生牙”(natal tooth);在出生后30 d内萌出的乳牙称为“新生儿牙”(neonatal tooth)。诞生牙和新生牙多见于乳下中切牙,牙冠形态基本正常,但釉质、牙本质菲薄且矿化不良,牙根尚未发育或发育很少,只与黏骨膜联结而无牙槽骨支持,松动可影响吮乳或有自行脱落入呼吸道的危险。
若早萌乳牙松动不明显可保留观察;若切端锐利导致舌系带附近的创伤性溃疡(Riga-Fede disease),可改变喂养方式,必要时拔除患牙;若极度松动,有移位和误吞误吸风险应及时拔除,拔出后仔细搔刮拔牙窝,去除牙源性的细胞残余。
2.2乳牙滞留
乳牙滞留是指继承恒牙已萌出,而相应乳牙未能按时脱落。常见原因为继承恒牙萌出方向或位置异常,导致乳牙牙根未吸收或吸收不完全。下颌乳切牙的滞留较为常见,表现为“双排牙”,即下颌恒切牙在滞留的乳切牙舌侧萌出。当恒牙异位萌出,而乳牙尚未脱落,应及时拔除滞留的乳牙,解除恒牙萌出的障碍。对于已有广泛牙根吸收,仅由软组织附着的滞留乳牙,可在表面麻醉下拔除;对于牙根吸收很少,比较牢固的滞留乳牙,应在局部浸润麻醉下拔除。下颌乳前牙牙根细长,有些舌侧部分有吸收,拔除时应避免折断。
2.3乳牙固连
乳牙固连是牙骨质与牙槽骨的直接结合,固连部位牙周膜丧失,患牙的牙合面低于邻牙正常的牙合平面,又称为乳牙下沉(submerged deciduous teeth)。乳牙固连不能按时替换,常导致继承恒牙萌出受阻或异位萌出,应在牙替换期及时拔除该低位乳牙。
2.4恒牙迟萌
多数恒牙迟萌常与全身因素有关,如颅骨锁骨发育不全综合征(cleidocranial dysplasia,CCD)、甲状腺功能低下等。个别恒牙迟萌的病因包括以下几种:(1)与乳牙病变、过早脱落有关,常见的如上颌乳切牙过早脱落,牙龈由于咀嚼发生角化增生,软组织阻力致使恒牙萌出困难;(2)乳尖牙、乳磨牙早失,间隙丧失,造成恒尖牙和前磨牙萌出困难、异位萌出;(3)多生牙、牙瘤或囊肿的阻碍。关于恒牙迟萌的治疗,与全身因素相关者,应查明病因,治疗全身性疾病。
对于乳切牙早失,牙龈组织增生变厚阻碍恒切牙萌出,且阻生牙牙根尚未完全形成者,可施行切龈助萌术。局部麻醉下,切除受阻牙切缘部分增厚的龈片组织,暴露整个切缘,牙冠周围稍做分离,术后止血,一般情况下牙齿即可很快萌出。若由于多生牙、牙瘤或囊肿阻碍恒牙萌出者,应手术拔除多生牙或摘除牙瘤,或对萌出方向异常的牙齿进行牵引复位。
2.5多发性不萌牙
多发性不萌牙较罕见,表现为牙齿萌出永久性的延迟。患者可能有乳牙滞留,或更多见的是乳牙已脱落,但恒牙一直未萌。有时用“假性缺失牙症”(pseudoanodontia)来描述。x线片检查,可发现颌骨和牙齿基本正常,但似乎缺乏萌出动力。这种情况如果是由于内分泌紊乱造成的,适当治疗疾病,也可能使牙齿萌出;但如果是由颅骨闭锁发育不全引起,目前尚无特殊治疗方法,有尝试通过外科开窗后,进行正畸牵引的病例报道。
3牙齿萌出位置异常
牙齿异位萌出是指恒牙在萌出过程中未在牙列的正常位置萌出,多发生在上颌尖牙和上颌第一恒磨牙。
3.1第一恒磨牙异位萌出
由于第二乳磨牙和第一恒磨牙牙冠较大,颌骨短小上颌结节发育不足者,或恒牙萌出角度异常者,常导致第一恒磨牙萌出时近中阻生,同时伴有第二乳磨牙牙根吸收和间隙丧失。第一恒磨牙异位萌出分为可逆性异位萌出和不可逆性异位萌出。治疗:早期发现、追踪观察。
不可逆性异位萌出,如果第一恒磨牙与第二乳磨牙间锁结不严重,第二乳磨牙牙根吸收不严重,可采用分牙圈、分牙簧、铜丝结扎的方法,对第一恒磨牙产生向远中的力,解除锁结;如果锁结严重,可采用腭弓式矫治器推第一磨牙向远中;如果第二乳磨牙远中根完全吸收而近中根完好,可对第二乳磨牙近中根和腭根做根管充填后,截除远中部分牙冠,修复剩余牙冠,以解除锁结诱导第一恒磨牙萌出,但牙弓长度已丧失,需要择期开展间隙;如果第二乳磨牙牙根重度吸收无法保留,可拔除第二乳磨牙,采用口外弓或固定矫治器推第一恒磨牙向远中,之后改做间隙保持器。
3.2恒尖牙异位萌出
恒尖牙的异位萌出可分为唇向异位和腭向异位,最常见的是上颌尖牙唇侧异位萌出,通常由于牙弓长度不足,尖牙萌出时间迟于侧切牙和第一前磨牙,萌出间隙不足而错位。另外,尖牙处于牙弓转弯处,易受邻牙变化的影响,这也是造成尖牙异位的因素哺1。临床上对于恒尖牙异位萌出的治疗:首先,应注意保护乳尖牙,因为它是恒尖牙正常萌出的向导;其次,及时治疗侧切牙和第一乳磨牙的根尖周病变,防止恒尖牙位置的变异。
此外,若X线片观察到上颌恒尖牙近中异位、与相邻侧切牙牙根重叠,可尽早拔除相邻的乳尖牙,使恒尖牙朝远中和垂直等方向萌出。拔除后需定期复查,观察尖牙位置有无改善,必要时需外科手术或联合正畸牵引,矫治尖牙异位。一些严重的恒尖牙异位常导致尖牙埋伏阻生或(和)邻牙牙根吸收,需要及时发现,早期干预,进行外科手术联合正畸牵引。手术开窗方法根据恒尖牙的位置、牙轴方向、萌出方向的不同而变化,必需借助CBCT检查才能得出准确的诊断。
大多数近中向异位的尖牙,压迫侧切牙牙根,牙冠位于颊侧牙槽突黏膜下或仅有薄层骨质覆盖时,可就在尖牙牙冠唇面的位置开窗,粘接托槽,进行牵引;对于偏向腭侧的尖牙异位,乳尖牙的拔除并不能改变上颌尖牙的萌出道,应尽早干预,可在腭侧开窗,手术暴露埋伏牙唇面或舌面,粘接正畸附件进行牵引。腭侧异位的尖牙,表面覆盖角化上皮,尖牙萌出后,牙周组织健康,牙龈不易萎缩,不会导致因临床冠过长而影响美观。
对于上颌异位尖牙,牵引治疗的总原则是:(1)提供持续而柔和的牵引力;(2)注意牵引方向;(3)避免对邻牙牙根的损伤。埋伏尖牙在外力牵引下的萌出时间应与其正常萌出时间相同,约为6~10个月。
3.3上颌前牙阻生
上颌前牙埋伏阻生是临床造成错验畸形的常见原因,对牙弓形态、咬合功能、颞下颌关节的健康以及美观影响较大。上颌前牙埋伏阻生的主要原因是牙胚位置异常和萌出道异常。目前主要的治疗方法有拔除法、减阻增隙助萌法、外科手术暴露联合正畸牵引法等。其中,外科手术暴露联合正畸牵引法是目前使用最多、研究报道最广泛的一种治疗手段。阻生牙如果对邻牙造成破坏或极有可能造成破坏的话,建议直接拔除。
经正畸科会诊后认为正畸治疗也很难牵引至正常牙列位置的牙胚、倒置或横位阻生牙、牙根严重弯曲牵引萌出后稳定性差的阻生牙也应考虑拔除。对于牙槽骨深部的阻生牙,可以选择观察治疗,也可通过正畸治疗来诱导阻生牙萌出。阻生牙牙根的形态、发育程度、方向、位置等因素影响其萌出的潜力,如果恒牙牙根已经形成,这时可通过正畸加力牵引埋伏牙萌出。当阻生牙萌出位置不足或牙列拥挤时,先行正畸治疗,排出足够的萌出间隙后再行开窗助萌术更为理想。
外科手术暴露联合正畸牵引治疗牙齿阻生又称助萌术,包括开放式开窗助萌和闭合式开窗导萌。开放式开窗助萌术操作简单、损伤较小、恢复时间短、牙面暴露充分、有利于正畸操作,可避免因正畸附件脱落而进行二次手术。术中切开覆盖在阻生牙牙冠位置的牙龈黏膜至骨膜下,翻开黏骨膜瓣,高速手机或骨凿适当去除牙表面部分骨组织,暴露牙冠最宽径,使暴露牙面大于所粘接的正畸附件,生理盐水冲洗,窗口填塞碘仿纱条,压迫止血。观察2~3 d后复诊,粘接正畸托槽、舌侧扣或牵引钩,开始正畸牵引治疗。也可在行开窗手术时即刻粘接正畸牵引附件,粘接过程中注意充分止血,良好隔湿,保证正畸附件粘接牢固。这种术式的缺点是:术后牙齿附着龈宽度降低,龈缘线过高,影响美观;创口暴露容易感染。
闭合式开窗助萌术是目前广泛适用于软、硬组织阻生的阻生牙牵引方法,无论是唇侧还是腭侧埋伏的阻生牙都可以应用,其可使牙齿模仿正常的萌出过程,牙导萌排齐后牙周附着情况良好,可确保附着龈宽度,获得最佳的牙龈美感。
手术方法:常规口内、口外消毒,调整好患者体位,铺无菌洞巾,局部浸润麻醉术区,手术切口从牙槽嵴顶开始,延伸至埋伏牙相邻两牙的近远中轴角处,在唇侧做梯形切口。向根侧翻开梯形黏骨膜瓣,用高速手机或骨凿去除埋伏牙表面部分牙槽骨及萌出道上的致密骨组织,暴露埋伏牙牙冠部形成一萌出通道,暴露埋伏牙牙冠的面积要大于正畸附件的粘接面,充分止血隔湿,粘接正畸牵引附件,用0.3 mm不锈钢丝结扎于牵引附件上作为牵引丝,从牙槽嵴顶的切口或从所需牵引方向的黏骨膜瓣中穿出,然后清创并缝合黏骨膜瓣,牵引丝末端弯成小拉钩。术后抗炎1周后拆除缝线即可行牵引导萌。
该术式的缺点是:手术复杂,难度较大;组织创伤较大,出血多;对正畸粘接附件操作有一定难度,如果正畸附件脱落还需进行二次手术。牙齿的生长发育是一个复杂的长期过程,遗传或环境、全身或局部因素均可造成牙齿发育异常。牙齿发育异常的临床表现具有复杂性和较强的个体差异,临床医生往往需要详细了解病史和体征,运用现代影像学技术准确诊断,采用多学科联合的综合治疗手段,适时干预及治疗,以获得最理想的治疗效果。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#发育异常#
44
#牙齿发育#
37
继续学习中
74
#发育#
58
#牙齿#
34