序 言
日常生活中一说到心脏病,很多人毛骨悚然,大家觉得是一个突发疾病,随着生活节奏和生活方式的改变,心脏病的种类也在不断更新,下文为大家分享临床常见的急性左心衰竭相关知识。
概 念
 近几年关于心力衰竭概念
近几年关于心力衰竭概念2021年由美国心力衰竭学会(HFSA)、欧洲心脏病学会心力衰竭协会(HFA)、日本心力衰竭学会(JHFS)共同撰写的《心力衰竭的通用定义和分类》发布,该共识得到了中国、加拿大、澳大利亚和新西兰等多个国家心力衰竭学会的认可。共识提出了心衰的通用定义以及新的分期和分类标准。
心衰是一种由不同病因导致的临床综合征,其病理生理机制存在差异,而非一种特定的疾病。既往各权威学术机构对心衰的定义各不相同,有些侧重于临床综合征的诊断特征,而有些更偏重血液动力学和生理学特征。
共识提出了全面的心力衰竭的通用定义:心力衰竭是一种临床综合征,其症状和/或体征由心脏结构和/或功能异常引起,并由利钠肽(BNP)水平升高和/或肺部或全身充血的客观证据所证实。
定义中的心脏结构和/或功能异常包括:射血分数(EF)<50%,心腔异常扩大,E/E'>15,中/重度心室肥厚,或中/重度瓣膜狭窄或反流。
利钠肽(如BNP和NT-proBNP)是诊断心衰不可或缺的组成部分,特别是在诊断不确定时。
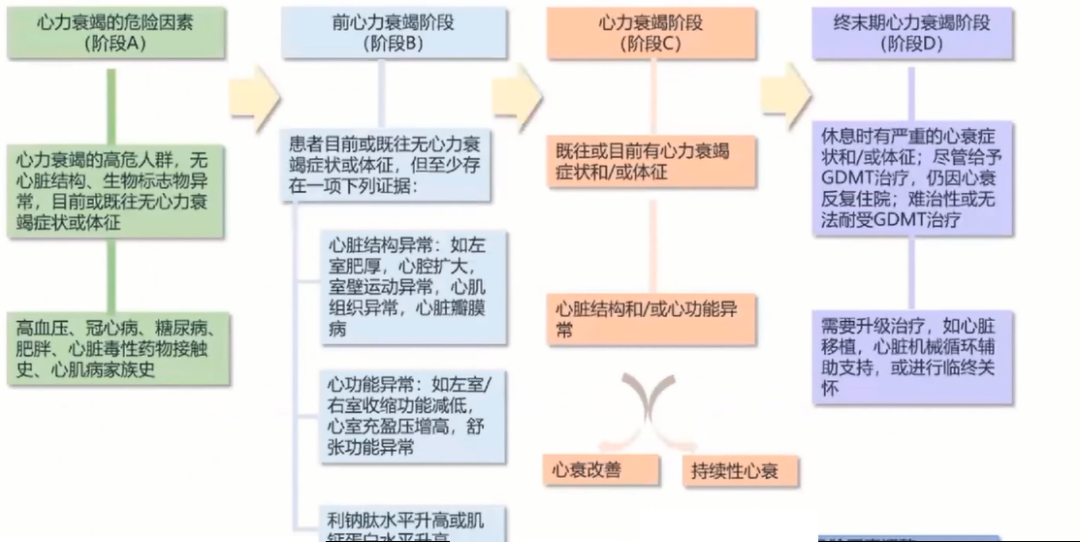
心力衰竭分期
A期(心衰风险期)
患者有心衰风险但目前或既往无心衰症状或体征,且没有心脏病的结构或生物标志物证据。
B期(心衰前期)
患者目前或既往无心衰症状或体征,但存在结构性心脏病或心功能异常或利钠肽水平升高的证据。
结构性心脏病:左心室肥厚、心腔扩大、室壁运动异常、心肌组织异常(如,心肌水肿、CMR T2或LGE成像显示的瘢痕/纤维化异常)、瓣膜性心脏病。
心脏功能异常:左心室或右心室收缩功能降低,有创或无创检查中充盈压增加的证据,舒张功能异常。
利钠肽水平升高或心肌肌钙蛋白水平升高,尤其是在暴露于心脏毒性物质的情况下。
C期(心衰期)
患者目前或既往存在由心脏结构和/或功能异常引起的心衰症状和/或体征。
D期(晚期心力衰竭)
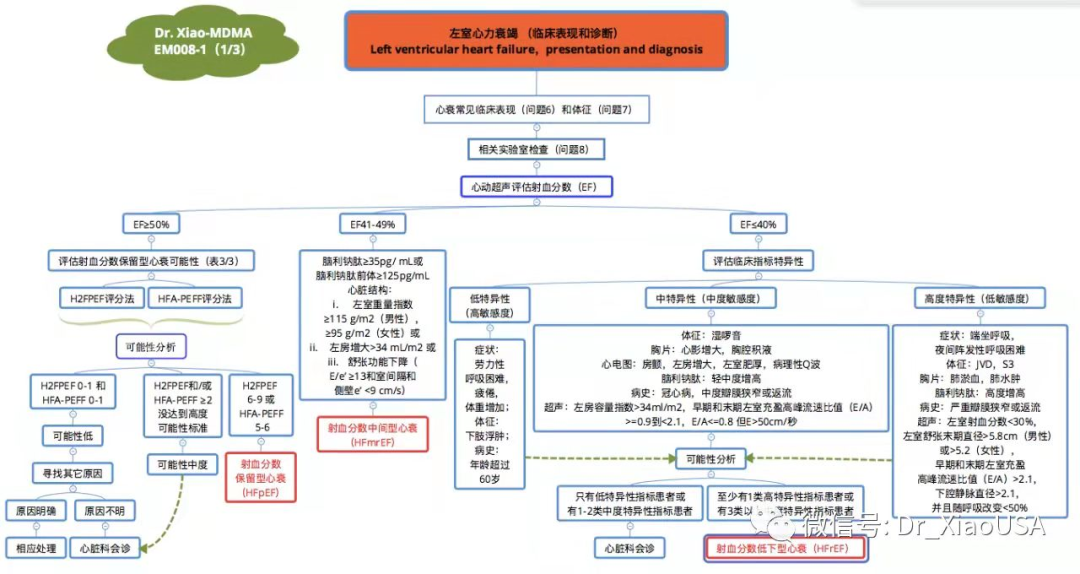
心力衰竭的分类
新版共识根据左心室射血分数(LVEF)提出了新的心衰分类:
✓射血分数降低的心力衰竭(HFrEF):LVEF≤40%;
✓射血分数轻度降低的心力衰竭(HFmrEF):LVEF41-49%;
✓射血分数保留的心力衰竭(HFpEF):LVEF≥50%;
✓射血分数改善的心力衰竭(HFimpEF):基线LVEF≤40%,LVEF较基线水平提高超过10个百分点,且再次测量时LVEF>40%。
心功能分级
1、NYHA心功能分级标准

2、Killip分级

3、急性左心衰Forrester法分级

4、急性左心衰临床程度分级

急性心力衰竭的分类
急性左心衰竭:临床上最为常见
急性发作或加重的心肌收缩力明显降低、舒张受限或心脏负荷加重,造成急性心排血量骤降、肺循环压力突然升高、周围循环阻力增,出现急性肺淤血、肺水肿,严重者表现为组织器官灌注不足的心源性休克。
急性右心衰竭:
某些原因使右室心肌收缩力急剧下降或右室的前后负荷突然加重,从而引起右心排血量急剧减低的临床综合征。
全心衰是左右心同时出现衰竭:临床多数情况是右心衰竭继发于左心衰竭而形成全心衰竭,当右心衰竭出现之后,右心排血量减少,左心衰竭的呼吸困难等肺淤血症状反而有所减轻。
急性左心衰的病因
2、心律失常:原有心脏病基础上快速性心律失常或严重缓慢性心律失常;
3、心脏负荷异常:高血压血压急剧升高,输血,输液过多,过快等。
发病机制
心脏收缩力突然严重减弱,或左室瓣膜急性反流,心排血量急剧减少,左室舒张末压迅速升高,肺静脉回流不畅。由于肺静脉压快速升高,肺毛细血管压随之升高,使血管内液体渗入到肺间质和肺泡内,形成急性肺水肿。肺水肿早期可因交感神经的激活,血压可升高,但随着病情持续进展,血压将逐步下降。
临床表现
左心衰竭:以肺瘀血及心排血量降低表现为主。
(1)呼吸困难:
①劳力性呼吸困难:劳力性呼吸困难是左心衰竭最早出现的症状,运动使回心血量增加,左心房压力增高,加重肺淤血。
②夜间阵发性呼吸困难:患者熟睡后因憋气突然惊醒,被迫采取坐位,可伴呼吸急促,阵咳,咯泡沫样痰,可伴有哮鸣音,又称“心源性哮喘”。
③端坐呼吸:肺淤血达到一定程度,平卧时回心血量增加且横膈上抬,使呼吸更加困难,患者不能平卧。

④急性肺水肿:又称“心源性哮喘”,是左心衰呼吸困难最严重的形式。
(2)咳嗽咳痰:开始常于夜间发生,坐位或立位时减轻,多为白色浆液性泡沫状痰,是肺泡和支气管黏膜瘀血所致,偶有痰中带血丝。长期慢性瘀血肺静脉压力升高,导致肺循环和支气管血液循环之间形成侧支,一旦破裂可引起大咯血。
(3)乏力、疲倦、头晕、心悸:是心排血量不足和器官、组织灌注不足及代偿性心率加快所致的主要症状。
(4)少尿及肾功能损害症状:血液进行再分配时肾的血流量明显减少可出现少尿。长期慢性的肾血流量减少可出现血尿素氮、肌酐升高并可有肾功能不全的相应症状。
(5)肺部湿性啰音:由于肺毛细血管压增高,液体可渗出到肺泡而出现湿性啰音。患者如取侧卧位则下垂的一侧哆音较多(移动性啰音)。随着病情由轻到重,肺部哆音可从局限于肺底部直至全肺。
(6)心脏体征:除基础心脏病的固有体征外,慢性左心衰竭的患者一般均有心脏扩大、肺动脉瓣区第二心音亢进及舒张期奔马律。
辅助检查
辅助检查主要包括以下四个辅助检查:
01/特异性检查
① 心肌损伤标记物
肌钙蛋白:是心肌损伤标记物,严重心衰患者可有肌钙蛋白升高。
肌红蛋白、肌酸激酶、肌酸激酶同工酶:上述心肌损伤标记物同时升高,结合患者症状、心电图,首先考虑急性冠脉综合征,不排除其他情况如心肌炎等可能。
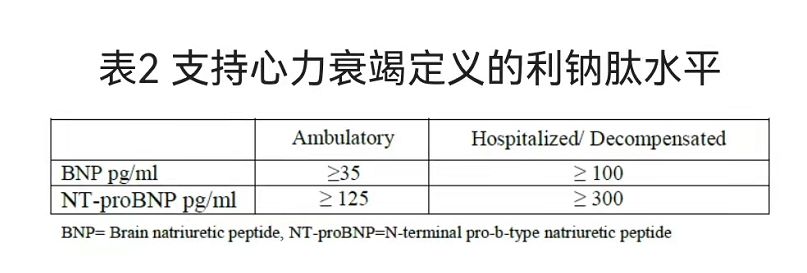
② BNP 和 NT-proBNP:有助于心衰的诊断和疗效评估,后者受年龄和肾功能影响较大。
慢性心衰的排除界值为 BNP < 35 pg/ml,NT-proBNP < 125 pg/ml;
急性心衰的排除界值为 BNP < 100 pg/ml,NT-proBNP < 300 pg/ml;
急性心衰的诊断界值:BNP ≥ 300 pg/ml;NT-proBNP ≥ 450 pg/ml(< 50 岁),≥ 900 pg/ml(50-75 岁),≥ 1800 pg/ml(> 75 岁)。
02/心电图检查
心电图是心衰患者的基础检查,能提供以下信息:
① 心律、心率心律失常在心电图中可直接体现
② 心肌损害、缺血情况是否存在 ST-T 改变
③ 左室肥大V5 或 V6 导联 R 波增高 > 25 mm,V5/V6 导联 R 波加 V1/V2 导联 S 波 > 35mm,I、aVL、V5、V6 导联 T 波倒置
④ 左房肥大P 波双峰
⑤ 右室肥大心电轴右偏,V1 导联 R 波增高,V1 和 V2 导联 T 波倒置,V6 导联深 S 波,有时呈右束支传导阻滞
⑥ 右房肥大P 波高尖
03/超声心动检查
超声心动图对心衰患者的检查至关重要。
① 心包超声可识别心包积液、钙化
② 心脏结构心腔大小、心肌肥厚、心脏几何形状
③ 瓣膜关闭不全、狭窄
④ 功能室壁运动、射血分数、区分收缩功能和舒张功能障碍
⑤ 估测肺动脉高压根据三尖瓣反流情况估测肺动脉收缩压
⑥ 识别射血分数保留的心衰(HFpEF)左房容积指数 > 34 ml/㎡,左室质量指数 ≥ 115 (男)或 95(女)g/㎡
04/胸部X线检查
① 出现以下征象,结合症状体征,提示心衰可能
心脏扩大肺淤血/肺水肿:肺门血管影模糊、蝶形肺门;弥漫性肺内大片阴影
② 胸片还可提供其他信息:胸腔积液:少量时肋膈角变钝,大量时可见弧形积液平面,严重心衰时可伴胸腔积液原有肺部疾病
③注意X 线胸片正常并不能排除心衰
治疗措施
(1)一般治疗:
✦体位:坐位或半卧位,双腿下垂;
✦吸氧:纯氧或高流量吸氧,SPQ2达95%以上,呼吸机,泡沫消除剂;
(2)药物治疗:
①吗啡:
✦严重的急性左心衰尤其是伴有焦虑和呼吸困难的病人,应早期使用吗啡;
✦吗啡可以引起静脉扩张和 微弱的动脉扩张,同时减慢心率;
✦3-5mg iv 15min可重复;
✦5-10mg皮下或肌肉注射;
✦颅内出血,神志障碍,休克,慢性阻塞性肺疾病,支气管哮喘禁用。
②利尿剂:
✦首选呋塞米,托拉塞米,布美他尼等袢利尿剂;
✦通过血管扩张和快速利尿作用减少循环血量,减轻心脏前负荷,降低肺毛细血管楔压;
✦注意低钾低钠低氯及碱中毒。
③扩血管药:
✦选择原则:若以肺水肿、肺充血位置,无明显周围灌注不足,宜选用静脉扩张剂(硝酸甘油);
✦以心排量降低,有明显灌注不足,而肺充血不严重,宜选用动脉扩张剂(硝普钠);
✦两者兼有,宜选用动静脉扩张剂(硝普钠);
a.硝酸甘油:
✦主要扩张静脉,减轻心脏前负荷;
✦大剂量时有扩张小动脉降低心脏后负荷作用;
✦首选静脉给药;
✦用药至肺水肿症状缓解或动脉收缩压降至90-95mmHg,原有高血压者下降不宜超过原血压20%。
b.硝普钠:
✦直接作用于血管平滑肌,均衡扩张小动脉及静脉;
✦作用强,起效快,持续时间短;
✦需据血压及症状随时调整剂量,最大剂量300-400ug/min。
c.酚妥拉明:
✦α受体阻滞剂,主要扩张小动脉,也扩张静脉,适用于肺水肿伴外周阻力高的病人;
✦需根据血压反应调整剂量;
✦注意心率增快(目前使用较少)。
d.乌拉地尔:
✦外周及中枢双重作用;
✦用于高血压、急性心梗所致心力衰竭;
✦不用于二尖瓣严重狭窄所致的肺水肿。
e.重组人脑利纳肽(rhBNP):
✦属内源性激素物质,是一种兼具多重作用 的新型抗心衰药物;
✦主要作用是扩张静脉和动脉(包括冠脉),从而减低前后负荷,在无直接正性肌力 作用下提高CO;
✦具有利尿、排纳、抑制RAAS和交感神经系统的多重作用。
④强心剂:
a.洋地黄类:西地兰(注意血钾情况),地高辛;
b.非洋地黄类:米力农,多巴酚丁胺,左西孟旦。
⑤氨茶碱:
✦明显的支气管扩张作用,温和的周围血管扩张、利尿和正性肌力作用,改善呼吸困难;
✦在心源性哮喘与支气管哮喘难以鉴别时可用;
✦安全窗较窄,可引起低血压,诱发心律失常,在急性心梗及心肌缺血时不宜使用。
(3)其它辅助治疗:主动脉内球囊反博,限外滤过法,辅助循环。
版权声明:
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








真棒👍
38
学习了,点赞
33
#心衰竭#
50
很详细,学习了
32
#紧急#
36