不明原因反复种植失败和反复自然流产,临床治疗策略比较!
2023-08-18 生殖医学论坛 生殖医学论坛 发表于上海
本文就不明原因反复胚胎种植失败(URIF)和不明原因反复自然流产(URSA)两者的诊断及不同临床治疗策略之间疗效的区别等内容展开综述。
不明原因反复胚胎种植失败(unexplained recurrent implantation failure, URIF)和不明原因反复自然流产(unexplained recurrent spontaneous abortion, URSA)严重危害育龄期妇女的身心健康,是生殖领域尚未攻破的难题。
目前对于URIF和URSA尚无统一的、规范的诊治共识或指南,何时开始干预、选择何种干预、干预到何种程度一直是临床上的争议热点。
因此,不同医院、不同医生的诊治思路和侧重点不同,临床决策存在很大差异。此外,反复妊娠丢失的患者在就医过程中往往面临繁琐的检查流程与复杂的用药方案而无所适从,理清URIF和URSA两者在临床处理对策上的异同,也便于与患者充分沟通。
一、URIF和URSA的诊断
1.URIF:反复胚胎种植失败(recurrent implantation failure, RIF)及URIF特指在体外受精/卵胞浆内单精子注射(IVF/ICSI)治疗下发生的胚胎丢失,目前无法在定义上达成共识。多数专家认为URIF是移植达3次及以上或移植4~6个高评分卵裂期胚胎或3个及以上高评分囊胚均失败,而未发现任何影响胚胎种植的全身因素和子宫局部因素。
2.URSA:反复自然流产(recurrent spontaneous abortion, RSA)及URSA是发生在胚胎成功种植以后的临床事件,包括在IVF/ICSI和自然受孕条件下的妊娠丢失。RSA中约40%~50%的患者自然流产的病因不明确,被称为URSA。目前欠缺针对URSA的国际公认的诊断指南,对其诊断主要靠排除法,即排除解剖、遗传、感染、内分泌、血栓、免疫等临床可开展的检查异常。
二、URIF与URSA临床处理对策的异同
URIF和URSA的临床治疗主要包括各种药物、胚胎植入前遗传学检测(preimplantation genetic testing, PGT)、手术、传统医学,以及多能干细胞和新型免疫治疗等新策略。这些方法疗效不一,缺乏高质量循证依据,无法纳入专业指南或专家共识。因此,临床实践中不同医生治疗策略存在差异。我们将从潜在病因角度分析诊疗策略差异的来源。
(一)URIF和URSA临床治疗策略——配子及胚胎因素
胚胎因素是导致URIF及URSA的最重要因素,是决定种植成功、妊娠过程顺利的重点。高龄可引起配子和胚胎非整倍体、多倍体或嵌合体等染色体异常,胚胎-内膜非同步性的几率增加。因此,尽早生育、适龄生育显得尤为重要。此外,基于形态学选取精子行ICSI可绕过某些URIF及URSA患者潜在的病因,有效提高胚胎种植率、临床妊娠率和活产率,但仍存在争议。细胞氧化应激是卵母细胞质量下降的原因之一,N-乙酰半胱氨酸(n-acetyl-cysteine, NAC)等抗氧化药物可抑制氧化应激过程,从而提高胚胎质量。
URIF患者移植优质胚胎仍未能受孕,表明形态学评分不足以完全反映胚胎的发育潜能。根据专家共识,RIF被列为PGT的适应证之一。另一方面,URSA患者的胚胎质量往往不及URIF患者,当采用PGT筛查舍弃一些“劣质”胚胎时,移植后的胚胎流产率显著减低。因此,针对配子/胚胎因素,PGT对于URIF和URSA均潜在获益。
(二)URIF和URSA临床治疗策略——内膜因素
如何平衡内膜微环境和内膜容受性是提高URIF和URSA患者成功率的关键,由于子宫内膜容受性建立和调节的相关分子机制仍未清楚,探索相关治疗策略仍是难点。近年研究发现宫腔内微生物群的数量、种类、易位等与生殖系统健康息息相关。以乳酸杆菌为主的菌群被致病菌取代,可能与URIF和URSA的发生有一定关系,使用靶向益生菌或抗生素治疗,可改善助孕结局。而控制性促排卵以及激素的使用均可显著更改宫腔微生物的组成。因此,临床上应仔细斟酌。
另一方面,URIF、URSA患者可能与慢性子宫内膜炎(chronic endometritis, CE)、隐匿性子宫内膜异位症(endometriosis, EMs)相关。CE和EMs的临床表现不典型,临床上对其诊治仍需进一步规范化和标准化。CE一般通过宫腔镜检查及子宫内膜病理活检来确诊,临床上多采用药物(抗生素、消炎药)治疗,可有效治愈并提高患者的临床妊娠率。
“超长方案移植” 用于隐匿性EMs患者可平衡盆腔微环境以及内膜容受性,使其益于胚胎着床。子宫血流灌注不足致内膜缺血缺氧是URIF和URSA的可能病因,研究发现阿托西班、阿司匹林可有效增加子宫动脉及内膜的血流进而改善妊娠结局。此外,URIF和URSA存在内膜基因的差异表达,但仍需要进一步的研究验证。
研究表明,URSA患者与可正常受孕的妇女子宫内膜中的白细胞比例不同,URSA患者的子宫内膜可能对侵袭的滋养层产生排斥反应;另一种可能的说法是,其子宫内膜更容易接受“劣质”胚胎,这类胚胎虽可成功种植但后续容易流产。
除了上述提及的子宫内膜病理因素,URIF患者的“着床窗”(window of implantation, WOI)出现偏移,胚胎-内膜非同步化从而胚胎种植失败。内膜容受性芯片(endometrial receptivity array, ERA)技术的应用可更精准地判断“着床窗”进而调节胚胎移植的时间,提高胚胎-内膜的同步化,利于胚胎的种植,被认为是URIF患者有价值的处理对策,但其诊疗价值对于胚胎已成功植入的URSA患者仍有待探讨。
对于URIF患者临床上还可通过子宫内膜机械性损伤上调内膜白血病抑制因子(LIF)、白细胞介素(IL)-11等细胞因子的表达,刺激血管生成,显著提高内膜的容受性。子宫内膜机械性损伤虽然对胚胎的植入过程具有一定的改善作用,但其潜在危害可能会增加后续流产的风险,故主诊医师在临床工作中应衡量其利弊。
近年来,宫腔灌注已然成为治疗URIF的热点。目前多采用药物宫腔灌注如富血小板血浆(PRP)、粒细胞集落刺激因子(G-CSF)、HCG、碘油,以及自体细胞宫腔灌注(包括外周血单核细胞,干细胞)等改善局部子宫内膜容受性。但若操作不当可引起宫腔感染、宫腔损伤从而诱发流产。G-CSF在改善薄型子宫内膜厚度方面效果显著,但对提高着床率及活产率仍争议不断,各文献报道的结果不一,这可能与不同的试验设计相关。此外,移植过程困难可能会诱发子宫收缩,释放前列腺素和催产素从而影响胚胎种植。因此,应仔细回顾既往胚胎的移植过程,重新不断的调整移植方式及相应的移植技巧。
(三)URIF和URSA临床治疗策略——免疫及血栓因素
免疫及血栓因素对URSA的影响及相关诊疗方法比较明确,但对URIF的诊疗价值仍存在质疑。目前研究认为免疫功能紊乱可影响正常的内分泌,干扰精细的母胎免疫调节,导致URIF的发生,故免疫疗法是临床研究的焦点。免疫相关检查的检测时间和正常值范围尚未标准化,非专家难以对其进行解读,检测结果的意义仍不清楚。是否对URIF患者进行全面免疫检查仍有待商榷。
自身免疫疾病多与URSA有关,此类患者常在风湿免疫科及产科医师的共同指导下适时受孕。目前临床上应用较广的主要是泼尼松(糖皮质激素),且较少单独使用,可发挥抗炎和免疫调节双重功能,应用于URIF和URSA均可获得良好的妊娠结局,但需充分考虑其安全性。静脉注射用人免疫球蛋白(intravenous immunoglobulin,IVIG)多用于URSA的治疗,用于URIF的研究相对较少,它可调节机体的细胞免疫平衡(Treg/Th17、Th1/Th2),并且减低NK细胞的毒性,进而降低不良妊娠结局。然而,也有研究未能证实其疗效。因此,患者的免疫状态可能是IVIG诊治的关键,但是目前尚无相关的、有效的免疫标志物可用于指导IVIG的临床应用。
淋巴细胞免疫治疗后,大部分URSA患者的封闭抗体转为阳性,临床妊娠率及活产率也有一定的提高,而部分URIF患者经淋巴细胞治疗后临床妊娠率增高,流产率也随之增高。由于淋巴细胞疗法存在潜在的风险,故多不推荐其用于URIF的治疗。
羟氯喹、他克莫司和环孢素A是临床上常用的免疫抑制剂,针对Th1/Th2异常升高的URIF和URSA患者,医治后可获得较好的助孕结局。
有研究提示,肿瘤坏死因子(TNF)-α拮抗剂、枸橼酸西地那非可用于URIF和URSA的尝试性治疗。此外,静脉输注脂肪乳剂是对URIF和URSA患者的一种疗效可靠的方法,可能是通过调节NK细胞功能和促进滋养层细胞侵袭。
血栓前状态可影响子宫胎盘血流状态,微血栓的形成导致胎盘缺血缺氧继而流产发生。低分子肝素(low molecular weight heparin, LMWH)具有高效的抗凝作用,先前的研究表明早期使用LMWH可降低URSA妇女早期流产的发生率。而近年研究发现,LMWH除具有抗凝作用外,还具有免疫调节及潜在的促炎作用。因此,应客观看待抗凝疗法。抗凝疗法对URIF的使用饱受争议,亟需开展前瞻性、多中心、大样本的临床试验进一步加以验证。
(四)URIF和URSA临床治疗策略——母体其他因素
对于URIF和URSA患者,均应纠正不良生活习惯、改变不良生活环境、调整不良情绪。男性伴侣吸烟会影响精子数量和活动力,增加精子DNA的损伤;女性伴侣吸烟会影响IVF/ICSI过程中促排卵反应,周期失败率高。此外,过量饮酒也会增加种植失败、自然流产的风险。
心理状态对于成功妊娠也至关重要。对有心理障碍的患者应及时给予心理疏导,必要时辅以药物治疗。维生素是孕期妇女所必需的微量营养物质,这类患者应适当补充。此外,中医中药治疗也发挥出其独特的调理、安胎作用。多囊卵巢综合征(polycystic ovarian syndrome,PCOS)等内分泌疾病可能与URSA有一定关系,但仍需进一步验证。
总之,鉴于URIF和URSA的病因尚未明确,临床上的治疗多为经验性治疗,经常不得不采取各种缺乏证据的“附加治疗”,这是一个恶性循环。有些干预之所以无效可能是因为使用不当,但若直接拒绝使用,可能又会陷入“一刀切”的临床方式。
三、结语与展望
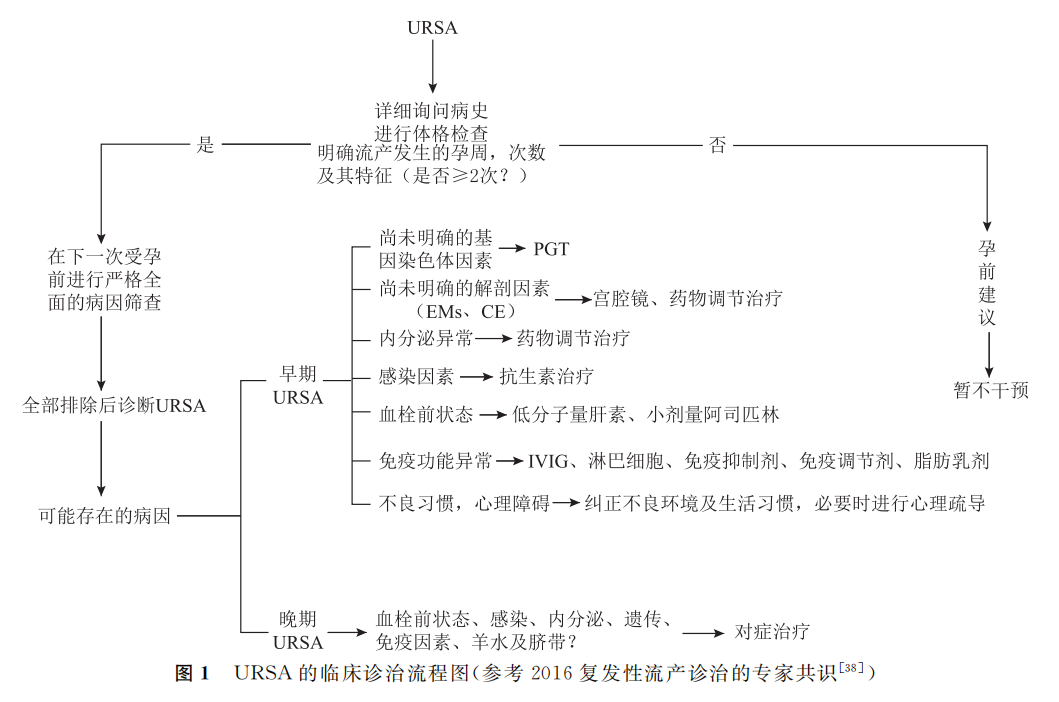
综上,近年来URIF与URSA的发病率有升高的趋势,病因尚未明晰,治疗方案有限。亟需推动以免疫和基因为背景的病因学研究,寻求具有指导意义的检测指标。应正确认识,科学对待,规范治疗,保持良好心态。临床上治疗策略的制定应遵循患者年龄、卵巢储备功能、疾病类型、疾病严重程度、既往不孕或不良妊娠史以及生育意愿等情况综合判断后进行个体化的诊疗,如图1所总结的URSA诊疗流程。此外,我国应尽早统一对URIF和URSA的诊治标准,建立规范完善的检查和治疗流程。
文章来源:
曾中虹,杨一华.不明原因反复胚胎种植失败和不明原因反复自然流产的临床治疗策略比较[J].生殖医学杂志,2023,32(4):622-626.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言








