打破“无药可治”局面!CAR-T疗法有望“治愈”多种疾病 | 年度医学进展盘点
2023-12-26 医学新视点 医学新视点 发表于上海
《医学新视点》为您盘点今年以来在《柳叶刀》《新英格兰医学杂志》《美国医学会杂志》等医学顶刊发表的与CAR-T细胞疗法相关的研究,以飨读者。
嵌合抗原受体(CAR)T细胞疗法(后简称“CAR-T细胞疗法”)指通过对人体T细胞进行工程化改造,使T细胞能够特异性靶向清除肿瘤细胞,从而达到精准治疗癌症的目的。过去的十几年里,CAR-T细胞疗法改变了恶性血液肿瘤的治疗局面,让广大患者看到了“治愈”的希望。近年来,CAR-T细胞疗法也开始在实体瘤、免疫和炎症性疾病崭露头角。
《医学新视点》为您盘点今年以来在《柳叶刀》《新英格兰医学杂志》《美国医学会杂志》等医学顶刊发表的与CAR-T细胞疗法相关的研究,以飨读者。
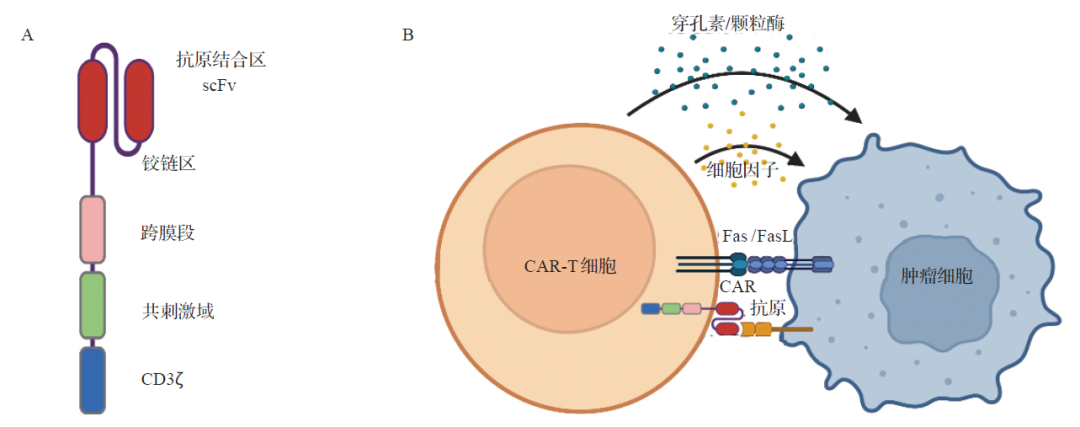
▲CAR的基本结构和CAR-T细胞治疗机制(图片来源:参考文献[1])
血液系统肿瘤
血液系统肿瘤是最常见的恶性肿瘤之一,包括40多种白血病亚型及50多种淋巴瘤亚型,如急性B淋巴细胞白血病(B-ALL)、多发性骨髓瘤(MM)、B细胞非霍奇金淋巴瘤(B-NHL)、急性髓细胞性白血病(AML)、慢性粒细胞白血病(CML)等等。根据中国国家癌症中心2015年数据,血液系统肿瘤的发病率和病死率均位居恶性肿瘤前十位。CAR-T细胞疗法是血液系统恶性肿瘤的有效治疗方法,使血液系统恶性肿瘤逐渐由“不可治愈”变为“可治愈”疾病。
多发性骨髓瘤
多发性骨髓瘤是骨髓浆细胞恶性增殖性疾病,尽管有大量新药(蛋白酶体抑制剂、免疫调节剂、单克隆抗体等)及自体干细胞移植广泛应用于多发性骨髓瘤一线治疗,但几乎所有的患者都会经历复发难治阶段。
Idecabtagene vicleucel(ide-cel)是靶向B细胞成熟抗原(BCMA)的CAR-T细胞疗法,一项国际性、开放标签、3期试验纳入386例患者,其中254例接受ide-cel治疗,132例接受标准治疗,中位随访18.6个月时,使用ide-cel的患者中位无进展生存期为13.3个月,而接受标准治疗的患者仅有4.4个月。在完全缓解率方面,使用ide-cel的患者为39%,而标准治疗患者仅有5%。因此,对于接受过3类药物治疗的复发和难治性多发性骨髓瘤,CAR-T细胞疗法或许是新的治疗选择。该研究发表于《新英格兰医学杂志》(NEJM)。另外一款靶向B细胞成熟抗原的CAR-T细胞疗法西达基奥仑赛(cilta-cel)也证实,对于既往接受过1~3线治疗的来那度胺耐药多发性骨髓瘤患者,cilta-cel单次输注后疾病进展或死亡风险低于标准治疗。
复发难治性大B细胞淋巴瘤(LBCL)
近30年来,复发难治性大B细胞淋巴瘤(LBCL)的二线标准治疗方案始终如一,由于治疗强度较大,仅有一半的患者可接受高剂量化疗,且因为化疗耐药性问题,仅有20%的患者有机会移植成功。美国MD安德森癌症中心在NEJM发表3期ZUMA-7试验结果显示,使用CAR-T细胞疗法axicabtagene ciloleucel(axi-cel)的复发难治性大B细胞淋巴瘤患者,4年总生存率为54.6%,死亡风险下降27%,研究结果支持将axi-cel作为复发难治性大B细胞淋巴瘤患者二线治疗方案。
尽管靶向B细胞成熟抗原的CAR-T细胞疗法取得了较好的治疗效果,研究人员也同时关注非BCMA的CAR-T细胞疗法,如GPRC5D CAR-T细胞。GPRC5D是一种骨髓瘤表面抗原,其确切功能尚不明确,GPRC5D的表达与BCMA无关,因此,GPRC5D 靶向的CAR-T细胞疗法或可用于BCMA CAR-T细胞疗法失败的患者。NEJM发表的一篇Correspondence就探讨了GPRC5D 靶向的CAR-T细胞疗法后复发可能的遗传基础原因。
慢性淋巴细胞白血病(CLL)
慢性淋巴细胞白血病是一种成熟B淋巴细胞克隆增殖性肿瘤,晚期可表现为骨髓衰竭,主要集中在外周血中,是西方最多见的白血病类型之一,患者多为老年人,中国的中位发病年龄为65岁。
《美国医学会杂志》(JAMA)发表的关于慢性淋巴细胞白血病诊断和治疗的综述,系统性阐述了该疾病诊断,以及包括Bruton酪氨酸激酶(BTK)抑制剂(如阿可替尼、泽布替尼、伊布替尼和pirtobrutinib)和B细胞淋巴瘤因子2(BCL-2)抑制剂(如维奈克拉)在内的新型靶向疗法的治疗效果。此外,文章指出,对于多次复发的慢性淋巴细胞白血病患者,使用CAR-T细胞疗法lisocabtagene maraleucel与45%的完全缓解率相关。
另一篇发表于《柳叶刀》(The Lancet)的研究也证实了lisocabtagene maraleucel在慢性淋巴细胞白血病/小淋巴细胞淋巴瘤中的疗效,研究结果显示,接受lisocabtagene maraleucel单次输注100×106剂量的患者,完全缓解率为18%,提示在BTK抑制剂治疗后疾病发生进展和维奈克拉治疗失败的患者中,单次输注lisocabtagene maraleucel可诱导完全缓解或部分缓解,安全可控。
复发性T细胞急性淋巴细胞白血病
相比于B细胞淋巴瘤,T细胞淋巴瘤的治疗研究过程较为坎坷。一方面,患者自身T细胞缺陷,无法制备CAR-T细胞,使用健康供体的T细胞又会面临免疫排斥反应风险。另外一方面,由于T细胞和CAR-T细胞彼此靶向,导致双方“自相残杀”。因此,T细胞淋巴瘤的治疗一直面临重重挑战。
近年来火热的CRISPR基因编辑技术提供了新的解决思路,如果能将碱基编辑与CAR-T疗法相结合,那么上面提到的问题将迎刃而解。发表于NEJM上的NHS临床试验数据显示,利用CRISPR基因编辑技术改造供体CAR-T细胞的DNA碱基,有望治疗复发性或难治性T细胞急性淋巴细胞白血病(T-ALL)。
套细胞淋巴瘤(MCL)
套细胞淋巴瘤是一种起源于成熟B细胞的非霍奇金淋巴瘤(NHL)亚类,占非霍奇金淋巴瘤的6%~8%。患者以老年男性为主,常侵犯结外部位,兼具侵袭性淋巴瘤疾病进展迅速和惰性淋巴瘤不可治愈的特点。The Lancet发表了一篇病例报道,一位50岁的女性因鼻梁上有个缓慢生长的肿块而就诊,患者5年前确诊罹患套细胞淋巴瘤并接受了全身治疗,脑MRI显示无颅内淋巴瘤,但在眉间可见质地均匀的肿块(因患者不同意而未活检),骨髓活检结果显示套细胞淋巴瘤累及约20%的活检组织。患者在接受靶向CD19的CAR-T细胞治疗后1年,眉间肿块消失,淋巴瘤缓解。
实体瘤
高危神经母细胞瘤
神经母细胞瘤(NB)是儿童期最常见的颅外实体恶性肿瘤。高危神经母细胞瘤(HRNB)患儿即便经过多次手术和诱导治疗、大剂量联合放疗、化疗、自体干细胞移植、单克隆抗体Ch14.18维持治疗等高强度治疗,预后依然很差,治愈率<50%。
发表于NEJM的一项学术性、1~2期临床试验结果显示,使用靶向肿瘤细胞表达的二唾液酸神经节苷脂GD2的CAR-T细胞疗法可能是高危神经母细胞瘤患儿的可选治疗方案。这项研究纳入27例既往接受过多线治疗的神经母细胞瘤患儿,给予GD2-CART01治疗,治疗后30个月内,在27例患者的26例中,GD2靶向CAR-T细胞在体内扩增,并且在外周血中可检测到,总缓解率为63%(17/27),其中9例完全缓解,8例部分缓解。在接受推荐剂量的患者中,3年总生存率和无事件生存率分别为60%和36%。这意味着GD2-CART01治疗高危神经母细胞瘤是安全可行的,且可能具有持续抗肿瘤作用。
自身免疫病
自身免疫病,指机体免疫系统针对自身组织产生异常应答所引发的一组疾病,多数无法治愈,需要终身治疗。
抗合成酶抗体综合征(ASS)是特发性炎性肌病的一种特殊类型,以血清中抗氨基酰tRNA抗体阳性为主要特征,多表现为肌炎、发热、关节炎、技工手等。虽然临床可采用糖皮质激素、静脉注射免疫球蛋白、T细胞和B细胞靶向药等治疗方式,但ASS可激发肺间质病变,病情进展迅速,死亡率高,整体治疗依然比较困难。埃尔朗根-纽伦堡大学在The Lancet发表了世界“首例”使用CAR-T细胞疗法治愈ASS的案例。这位41岁的男性患者,接受CAR-T细胞疗法后,症状有了极大的改善,肌肉、肺部、关节功能都开始恢复,6个月后,患者被治愈,肌肉病变完全好转,呼吸道症状改善,不再需要高浓度吸氧,肺炎问题也消失了。更令人感到惊喜的是,即使停用了所有免疫抑制药,患者的症状依然在持续好转。无独有偶,德国图宾根大学医院也带来了好消息,发表于JAMA的一篇病例报道显示,1位抗合成酶抗体综合征伴有进行性肌炎和难治性间质性肺部的患者接受靶向CD19的CAR-T细胞治疗后,临床症状快速得到改善,肌肉和肺功能好转。
The Lancet发表的关于自身免疫病CAR-T疗法的综述指出,在过去的2年里,靶向CD19的CAR-T细胞治疗已开始逐步成为治疗策略之一。除了抗合成酶抗体综合征外,此前CAR-T细胞治疗也曾治愈系统性红斑狼疮等自身免疫病,这些令人欢欣鼓舞的进展都为自身免疫病的治疗打开了希望之门。
小结
CAR-T细胞疗法在临床具有广泛的应用前景,其在血液系统肿瘤、实体瘤、自身免疫病等多种疾病领域都展现出优异的治疗效果,有望改变未来疾病领域治疗格局,给患者带去更多希望。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#实体瘤# #自身免疫病# #Car-T细胞疗法# #血液系统肿瘤#
36