肺癌目前仍是全世界发病率及死亡率最高的恶性肿瘤,大约50%的肺癌诊断时就伴有远处转移,而肺癌转移至鼻腔及副鼻窦,临床当中很少见。本文通过1例肺腺癌患者鼻腔转移的病例,并查阅相关文献来进行讨论分析,以提高对非小细胞肺癌罕见转移部位及治疗策略的学习认识。
患者资料
患者:男性,59岁
主因:咳嗽咳痰半年就诊
查胸部CT示:右肺上叶周围型肺癌,并右侧锁骨上窝、右肺门及纵膈多发淋巴结转移。
头颅MRI示:左侧鼻腔占位。
气管镜病理示:腺癌。
基因检测示:无敏感基因突变。
初步诊断:右肺上叶腺癌cT4N2M1Ⅳ期(AJCC第8版);鼻腔转移;多部位淋巴结转移。
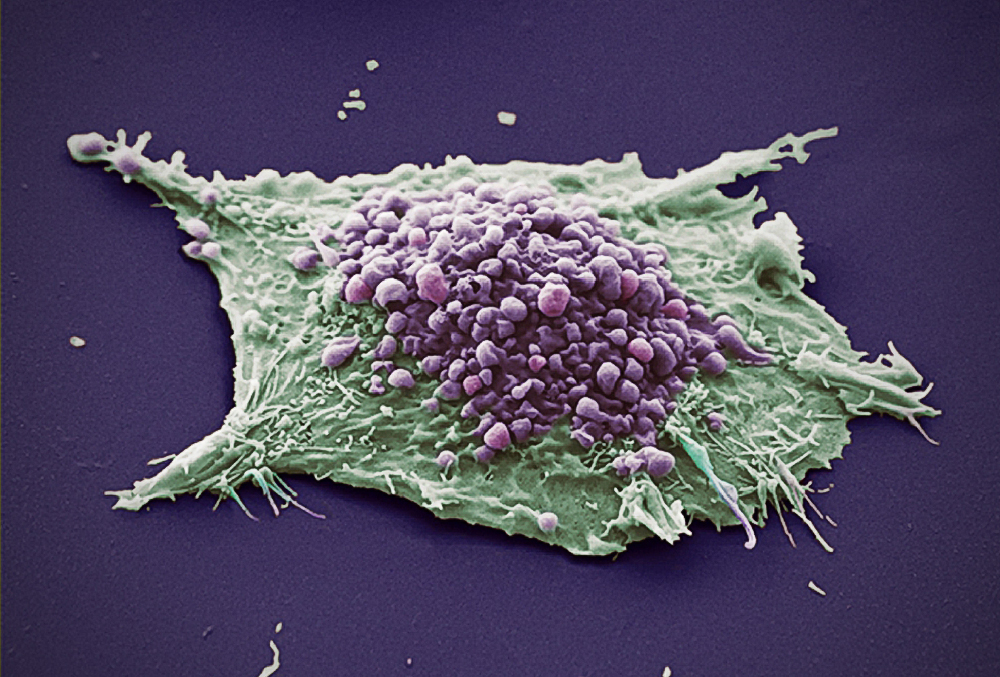
先给予培美曲塞+洛铂,2个周期化疗。2个周期后疗效评价为PD(鼻腔占位明显增大,双肺散在小结节,转移可能性大;肝内多发低密度,转移不除外)。患者胸闷气短症状进行性加重,考虑化疗疗效欠佳,遂行鼻腔肿物穿刺活检,病理组织学示:浸润性中-低分化腺癌,支持肺源性腺癌(图1)。
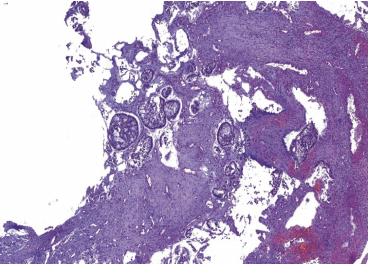
图1 左侧鼻腔肿物穿刺病理HE染色(×10)
患者于2020年4月14日至2020年5月5日行姑息性放疗,照射范围为左侧鼻腔鼻窦转移肿物、右肺原发灶、纵膈 2R 和 4R 阳性淋巴结、右锁骨上阳性淋巴结(因患者多发转移,病变侵及范围大,放疗仅选择照射原发病灶及转移淋巴结,未对累及区域照射及预防野照射),具体处方剂量为鼻腔:6MV X线 IGRT 95% PTV 45Gy/3Gy/15F;右肺病灶、纵膈淋巴结、右锁骨上淋巴结:6MV X线 IGRT 95% PTV 45Gy/3Gy/15F(图2)。放疗结束后患者胸闷气短症状较前明显改善,再次进行全身评估:PD;患者放疗部位鼻腔鼻窦转移肿物及右肺原发病灶、纵膈淋巴结均较前明显缩小(图3、图4),且伴有症状改善;但患者肺内转移灶、肝转移灶增大增多。
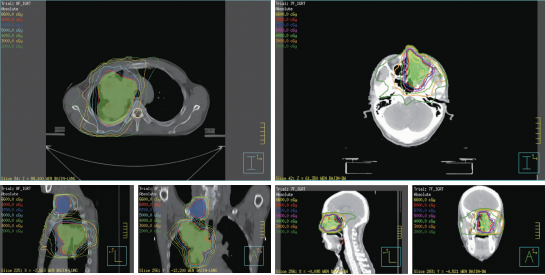
图2 右肺肿物、纵膈淋巴结放疗靶区及左侧鼻腔肿物放疗靶区
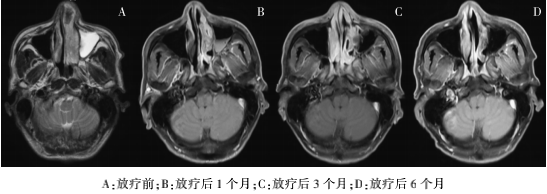
图3 患者左鼻腔肿物放疗前,放疗后1个月、3个月、6个月的影像
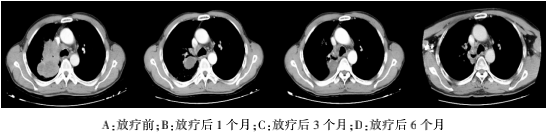
图4 患者右肺肿物放疗前,放疗后1个月、3个月、6个月的影像
2020年6月16日至2020年12月9日给予白蛋白紫杉醇(200 mg静滴d1、d8Q21d)化疗3个周期、白蛋白紫杉醇(200 mg静滴d1、d8Q21d)+盐酸安罗替尼胶囊(10 mg 口服 d1 ~d14Q21d)5个周期,疗效持续PR。
2020年10 月复查相关检查示:左侧鼻甲肥厚,左侧上颌窦炎、筛窦炎;右侧锁骨上肿块消失,右肺癌伴双肺多发转移:原发灶、纵膈淋巴结较前明显缩小,左肺下叶转移瘤现已消失;原肝转移瘤未见确切显示。
2021年1月27日复查,提示新发脑转移,余病灶控制稳定,于外院行头部伽马刀放射治疗,随访自诉头部放疗疗效评估PR;后未继续随诊复查,现患者一般状态可。
讨论
肺癌是常见的恶性肿瘤之一,容易发生远处转移,常见转移部位包括脑(47%)、骨(36%)、肝(22%)、肾上腺(15%)、胸腔(11%)和远处淋巴结(10%),转移至鼻腔及副鼻窦者较少见,我国国内自2002年到2021年期间也仅有5 例相关病例报道。我们结合该病例的临床特点、治疗经过、疾病预后等方面进行了学习及思考讨论。鼻腔鼻窦原发性恶性肿瘤发病率不高,常见的病理类型为鳞癌;而鼻腔鼻窦作为其他恶性肿瘤的转移部位临床更少见,提示预后差。其症状往往都是反复鼻出血、鼻腔异物感、鼻塞、头痛等,往往需要结合病理活检、影像学及既往病史综合鉴别。值得注意的是,由于鼻腔鼻窦转移癌少见,其临床症状缺乏特异性,往往比较隐匿,故容易被忽视,临床工作中需提高警惕。针对治疗方面,治疗目的往往是改善症状。提高生活质量,通常情况下,选择的都是姑息解救治疗,而预防可能的出血和减轻疼痛也应该是治疗主要目标的一部分。治疗应根据肿瘤的位置和患者的一般健康状况进行个体化选择。手术可能是治疗单一可切除的鼻窦转移的最佳方法;内窥镜手术符合一般原则,并具备相关条件也可是治疗方法。对于不能切除的肿瘤,还有其他可用的治疗方法,包括放射治疗、化疗以及免疫治疗。只有在化疗或免疫治疗很有效的基础上,才会对鼻腔鼻窦转移起到一定控制作用并缓解症状,而放疗则是对局部病灶较为有效的治疗手段,因此在治疗时常需要综合治疗。
针对以上讨论部分,结合本病例,总结以下两点启示:首先就鼻腔占位的诊断,我们根据病史,考虑可能合并第二原发的鼻腔鼻窦肿瘤,亦不除外为肺腺癌罕见转移至鼻腔,遂行活检,根据病理结果来证实诊断,所以临床中面对这种情况必须加以鉴别。其次,放射治疗几乎是局部症状控制的最优治疗选择;如本病例报道,该患者系肺腺癌Ⅳ期,伴鼻腔转移,基因检测无突变,根据指南推荐,予以一线培美曲塞+洛铂化疗2周期,疗效评价:PD,后为减轻症状,行鼻腔肿物及肺部肿瘤姑息放射治疗,疗效评估:大PR,通过放射治疗对改善症状及减轻肿瘤负荷上起到了重要作用,从而也为患者接下来的治疗创造了机会,但不理想的是非放疗照射部位的肿瘤有增大进展,因此证实了在治疗时往往需行局部治疗及全身治疗的联合。
Ⅳ期非小细胞肺癌患者放射治疗的意义:最早Lu等进行单中心研究,探索Ⅳ期NSCLC放疗的意义,治疗采取针对胸部原发病灶及淋巴引流区放疗,结果证实原发肿瘤的放疗剂量、转移部位的数量和化疗周期的数量是同期放化疗的Ⅳ期NSCLC患者总生存的独立预后因素,予以根治剂量照射使患者受益最为明显;进一步行多中心研究证实,对原发肿瘤进行侵略性放疗可以改善一部分转移性NSCLC患者的生存结局,这与其他研究结果一致。另一项随机对照研究证实,在化疗或免疫药物治疗基础上,联合放疗,可以带来PFS和OS延长,而放疗未对放疗部位及剂量进行要求,但以胸部原发病灶放疗获益更为明显,降低死亡及进展风险,因此从这些研究可以证明对于Ⅳ期非小细胞肺癌患者放疗的疗效是肯定的,在临床中面对Ⅳ期非小细胞肺癌患者要酌情扩大放疗指征,前移放疗的时机,并非只将放疗作为一种缓解转移病灶症状的姑息疗法。
无基因突变的Ⅳ期非小细胞肺癌的联合治疗:在NCCN 指南、CSCO指南以及各项专家共识中,晚期非小细胞肺癌,在无敏感基因突变的情况下,首选免疫治疗、化疗及抗血管靶向治疗的两种或三种联合的综合治疗方案,但目前对于放疗与免疫治疗联合,或放疗与抗血管靶向治疗的研究也层出不穷,有研究证实放射线可引起VEGF表达升高,促进肿瘤血管生成;抗血管治疗期间给予放射治疗可以显著提高疗效;而给予VEGF抑制剂,它可补充T细胞检查点,通过增强树突状细胞的成熟和活性,以及T细胞渗入肿瘤来提高免疫反应;另一方面,放疗可以使肿瘤细胞释放更多的免疫抗原,激活机体免疫反应。因此,通过不同治疗方案联合,从作用机制上相互影响,可带来一定的疗效放大,但结合方式的选择、时机时序的决定和不良反应的把控,都需要从基础实验、临床研究以及经验总结中不断摸索。
文章来源:
于芹,玉荣.肺腺癌鼻腔转移1例报道[J].临床肿瘤学杂志,2023,28(02):188-190.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言