EHJ:降血脂、降血压,两者对心血管健康的好处你想不到!
2021-08-21 MedSci原创 MedSci原创
大多数心血管(CV)事件发生在没有CV疾病(CVD)临床证据的人身上。
大多数心血管(CV)事件发生在没有CV疾病(CVD)临床证据的人身上。心脏结果预防评估(HOPE)-3研究旨在确定降低低密度脂蛋白胆固醇(LDL-C)或血压(BP),无论是单独还是联合,是否会减少那些没有明显临床CV事件的中度风险人群的CV事件。
经过5.6年的治疗,与安慰剂相比,瑞舒伐他汀每天10mg的不良CV事件(MACE,包括心肌梗死、中风或CV原因导致的死亡)减少了24%。另一方面,尽管收缩压降低了6mmHg,但与安慰剂相比,坎地沙坦(16mg/d)和氢氯噻嗪(12.5mg/d)的组合并没有显著减少整个试验人群的MACE。然而,在基线血压较高的三分之一的参与者中,CVD的发生率显著降低。
他汀类药物和降压都可能导致血管结构的改变,如斑块形态和组成的改变,在进一步的观察中可能导致持续或额外的益处。有学者认为,即使在停止积极的研究治疗后,他汀类药物和降压对血压升高者的益处将保留或增强若干年,而且降压的后期益处也可能出现。
为了评估在停止所有试验药物后,积极治疗阶段观察到的益处是否持续、加强或减弱,来自加拿大麦克马斯特大学康复科学学院及汉密尔顿健康科学人口健康研究所的心血管专家联合开展了相关研究,结果发表在EHJ杂志上。
在随机治疗期(5.6年)后,参与者被邀请再参加3.1年的观察(共8.7年)。整个随访期间的第一个共同主要结果是心肌梗死、中风或CV死亡[主要不良心血管事件(MACE)-1]的复合结果,第二个是MACE-1加上抢救性心脏骤停、心力衰竭或冠状动脉血运重建(MACE-2)。
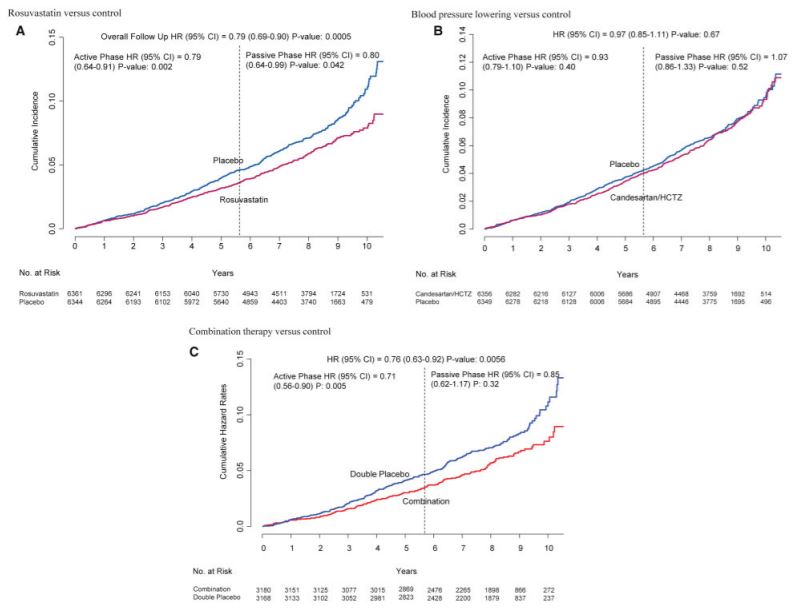
在11994名存活的HOPE-3受试者中,共有9326名(78%)同意参加延长的随访。在3.1年的试验后观察期间(总随访时间为8.7年),与安慰剂相比,最初随机接受瑞舒伐他汀的参与者MACE-1额外减少20%(95%CI 0.64-0.99),MACE-2额外减少17%(95% CI 0.68-1.01)。
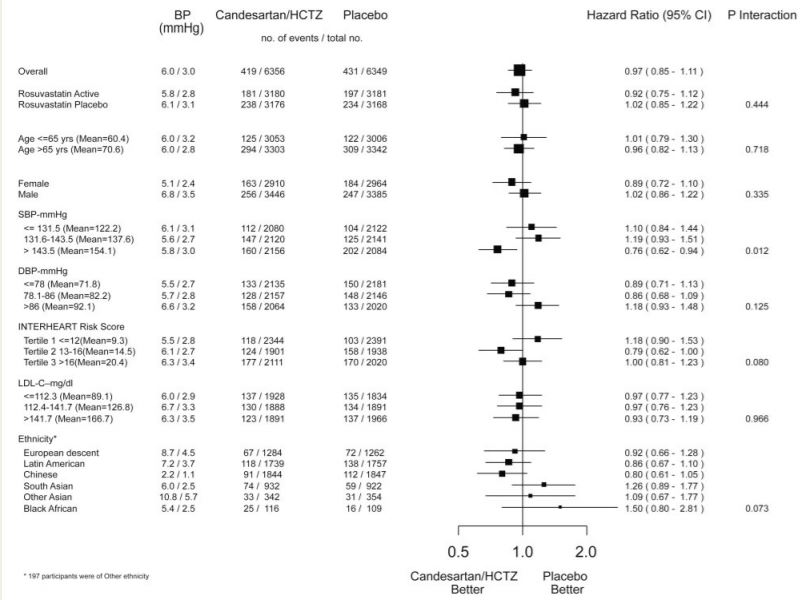
降低血压(BP)对关键亚组的MACE-1的影响(随访8.7年)
因此,在8.7年的随访中,MACE-1共减少21%(95% CI 0.69-0.90,P = 0.005),MACE-2减少21%(95% CI 0.69-0.89,P = 0.002)。在整个研究中,无论是在试验期间还是在试验后观察期间,降低血压都没有好处,然而,在8.7年内观察到MACE-1减少24%。
研究人员指出,在随机他汀类药物治疗结束后,在无心血管疾病和CV事件中度风险的患者中,使用瑞舒伐他汀治疗的时间中位数为5.6年,治疗的益处在停药后至少数年内继续累积。对于那些血压升高的人来说,降压治疗也有类似的结果,但对于那些收缩压<140mmHg的人来说则没有。
在整个随访期间(8.7年),根据治疗方案,MACE-1的累积发生率。(A) 罗舒伐他汀与对照组;(B)降压治疗与对照组;(C) 联合治疗与对照组
综上,该研究强调了早期治疗高血压及高血脂对于心血管健康的重要性,两者可能会提供额外的初级预防益处。
参考文献:
Lowering cholesterol, blood pressure, or both to prevent cardiovascular events: results of 8.7 years of follow-up of Heart Outcomes Evaluation Prevention (HOPE)-3 study participants, European Heart Journal, Volume 42, Issue 31, 14 August 2021, Pages 2995–3007, https://doi.org/10.1093/eurheartj/ehab225
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言


















#降血脂#
39
学习了
78
学习了
70
丨学学
77