IVB期肺癌患者已存活7年多!耐药突变“时有时无”,一代三代TKI轮番上阵
2023-10-24 苏州绘真医学 苏州绘真医学 发表于上海
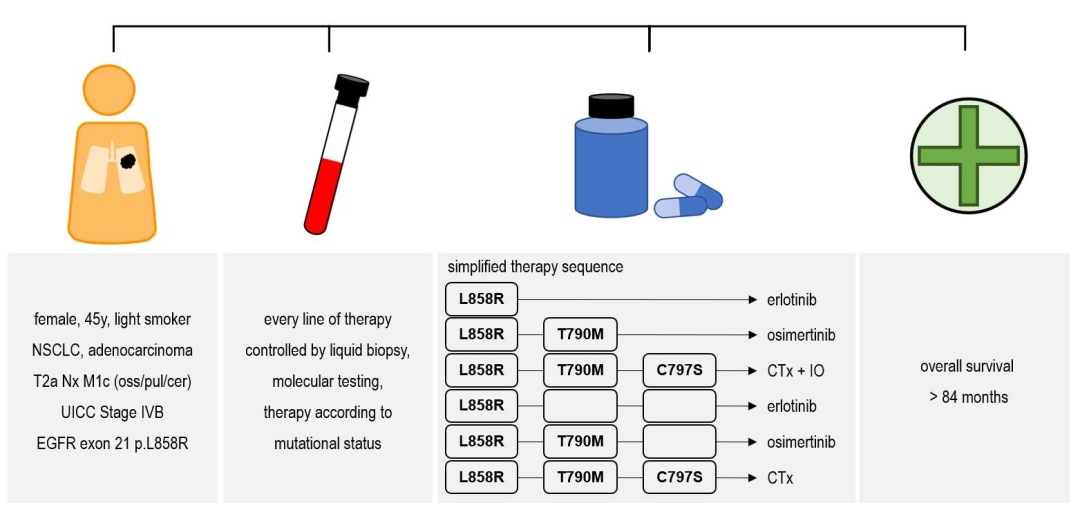
本文报告了一名年轻女性患者,她最初被诊断为EGFR L858R阳性转移性NSCLC。患者在病程的不同时间点接受EGFR TKI治疗,并相继出现EGFR耐药变异。
近年来,奥希替尼已成为EGFR突变转移性非小细胞肺癌(NSCLC)的首选一线治疗药物。最初,在第一代和第二代EGFR TKIs治疗失败和EGFR T790M耐药机制出现后,奥希替尼被批准用于二线治疗。奥希替尼本身可引起广泛的靶内和脱靶分子变异,从而限制治疗的成功。通过杂交捕获(HC)二代测序(NGS)进行的液体活检ctDNA(循环肿瘤DNA)分析有助于以微创方式识别变异,并可检测常见和罕见的耐药性变异。
本文报告了一名年轻女性患者,她最初被诊断为EGFR L858R阳性转移性NSCLC。患者在病程的不同时间点接受EGFR TKI治疗,并相继出现EGFR耐药变异(EGFR T790M和C797S)。在患者的疾病过程中,耐药性变异时而消失,时而又检出,患者成功地分别再次接受了最初使用的第一代EGFR TKI和奥希替尼治疗,尽管TP53变异提示预后不良,但患者总体显示出长期缓解。尽管最初诊断时患者的转移负荷很重,但迄今为止,该患者已存活7年多。
研究背景
肺癌的发病率和死亡率居全球恶性肿瘤的前三位。非小细胞肺癌(NSCLC)占肺癌总数的85%,是影响人类健康的重要因素。在不同的肺癌组织学类型中,与鳞状细胞癌不同,腺癌通常由驱动基因变异驱动。靶向治疗显著延长了 IV期NSCLC患者的总生存期(OS)。除KRAS外,NSCLC中最常见的可靶向突变是EGFR突变,在西方国家其发生频率约为10-15%。自2009年以来,已有多种EGFR TKIs被批准用于一线治疗。T790M是第一代、第二代TKI治疗中最常见的耐药突变。T790M导致突变型EGFR受体的空间位阻和ATP亲和力增加,从而导致第一代和第二代EGFR TKI的疗效下降。根据AURA试验,第三代EGFR TKI奥希替尼最初被批准用于在TKI治疗下发生进展并出现T790M突变的NSCLC的二线治疗。后来,随着FLAURA试验的成功,奥希替尼可用于一线治疗,同时由于与其他TKIs相比,生存数据更优,因此降低了序贯TKI治疗的相关性。对奥希替尼的耐药限制了治疗的成功,并且本质上可能是异质的,包括靶内和脱靶分子变异,如MET和EGFR扩增或EGFR C797X点突变。第20号外显子C797S突变阻止第三代EGFR TKI在EGFR酪氨酸激酶区形成共价键。由于一些耐药机制开辟了新的治疗靶点,因此在TKI治疗复发时应对肿瘤DNA进行基因重新评估。当无法获得额外组织活检或患者拒绝额外组织活检时,液体活检成为一种重要的替代选择。然而,ctDNA 并不能可靠地脱落到与肿瘤质量相对应的外周血中。尽管是IV期NSCLC,仍有大约20%的病例在血液中未发现相应的肿瘤DNA。研究显示,ctDNA分析可以在影像学技术之前预测耐药性,并且更加敏感。
病例
本文报告了一名曾吸烟的45岁女性的治疗过程,她最初表现为压迫性头痛和头晕,诊断为左肺门NSCLC,脑和骨转移。2016年6月临床分期显示cT2a Nx M1c(pul/cer/oss)UICC IVB期疾病,随后的病理组织评估提示EGFR L858R突变腺癌。2016年7月,患者接受1个周期顺铂/培美曲塞姑息化疗+全脑放疗(39.6 Gy)和骶椎放疗9~11(40 Gy)和1~3(38 Gy)。由于临床治疗需求和突变状态被延迟,进行化疗是必要的。2016年8月,患者开始接受厄洛替尼的姑息性TKI治疗,因为此时欧洲尚未批准奥希替尼用于一线治疗,截至2017年2月至5月,患者获得了部分缓解。2017年11月,患者有中度进展,并进行了液体活检。从血浆中提取ctDNA,通过HC NGS进行点突变、基因扩增和易位分析,发现最初的激活点突变L858R(变异丰度(AF)0.62%)合并T790M(AF 0.32%)耐药突变和另一个点突变L838V(AF 0.57)。点突变L838V被认为是主要的激活突变,据报道在未经TKI治疗的肿瘤中,点突变L838V作为复合突变与L858R共发生。
根据当时的临床实践,患者于2018年2月将治疗方案改为三线奥希替尼。2018年6月至2019年5月,患者接受奥希替尼治疗后肺部原发病灶部分缓解。然而,与此同时,新出现的骨转移需要不同解剖部位的放疗,包括髂骨、股骨和肩部。从2019年5月开始,在左肝门和脑内观察到肿瘤进展。根据IMpower150试验的结果,患者于2019年7月接受了阿替利珠单抗/贝伐珠单抗/紫杉醇/卡铂治疗,疾病稳定了近一年。2020年5月,患者检出原发灶和尺骨转移灶疾病进展。患者接受了液体活检NGS分析,由于仅检测到L858R突变,未检测到耐药突变(即T790M),因此再次接受厄洛替尼治疗,原发灶和肺转移灶中度缓解,直至2021年1月诊断出多个部位的疾病进展,并再次接受了液体活检。由于本次ctDNA浓度较差,ctDNA分析采用cobas® EGFR突变检测v2,除L858R外,还发现了T790M。根据患者意愿,患者随后接受了卡铂和培美曲塞作为六线治疗,随后接受培美曲塞维持治疗,疾病稳定。然而,患者的肾功能恶化,再次接受奥希替尼治疗。2021年12月,患者获得了持续约1年的显著部分缓解,随后疾病进展。液体活检显示之前检测到的EGFR L858R(AF 27%)、T790M(AF 25%)和L838V(AF 27%)的变异丰度相对较高。此外,存在EGFR C797S(AF 27%)和致病性TP53点突变N234I*(AF 6%)。EGFR C797S是奥希替尼最常见的耐药机制之一。ctDNA TP53也发生突变,显示可能存在导致翻译提前停止的失活致病性TP53突变N235I*。TP53突变不被视为经典耐药突变。初诊时及治疗过程中均未检测到TP53突变。由于TP53 N234I*的变异丰度(AF 6%)低于在同一液体活检中发现的EGFR突变(AF 25~27%),因此可能提示亚克隆分化。由于EGFR T790M和C797S这两种耐药突变发生于顺式(位于同一等位基因上),因此TKI联合治疗被认为是不可取的,患者接受卡铂和培美曲塞治疗一直持续到本文撰写时。最新的液体活检分析(2023年4月)显示L858R(AF 0.06%)、L838V(AF 0.15%)变异丰度较低,T790M和C797S消失,此外还有之前未检出的TP53新变异V143M(AF 0.27)。同时,RECIST显示卡铂/培美曲塞治疗下疾病进展。截至目前(2023年7月),该患者仍在接受多西他赛和雷莫芦单抗治疗。临床和治疗随访以及分子诊断与RECIST的缓解情况总结在图1中。

图1
讨 论
本文报告了一名IV期NSCLC患者,在诊断时已发生多器官转移,接受了7年的治疗,包括不同代的EGFR TKI。尽管有大量文献支持,但TKI治疗后疾病进展时的分子再检测仍没有广泛应用于临床实践。几乎所有接受分子分层治疗的肿瘤都会随着时间推移复发。多年来,肺癌已经发展成为一种模式疾病,并且已经收集了有关相应靶向药物预期耐药类型的详细证据。第一代和第二代EGFR TKI最常见的获得性变异是EGFR T790M,发生于大约50%的病例。奥希替尼是第三代TKI,共价结合EGFR ATP结合位点的C797X残基。因此,奥希替尼对T790M突变的肿瘤仍然有效,并且T790M不会在肿瘤对奥希替尼产生反应时发生。而在二线接受奥希替尼治疗的肿瘤中,则经常观察到T790消失。大约50%的病例会出现T790M消失,也称为“T790M缺失”,包括本例患者。T790M消失可能具有误导性,因为它提示将T790M变异重建回野生型。然而,这种消失可能是通过抑制携带T790M突变的肿瘤克隆而发生的。一些证据表明,亚克隆T790M,即仅在一部分肿瘤细胞中存在T790M,可能会对奥希替尼的疗效产生负面影响。T790M消失的另一个原因可能是T790M通常是亚克隆性以及技术限制,因为T790M的变异丰度可能低于经过试验验证的检测下限(LOD)。在本病例中,在2个时间点都无法检测到T790M,甚至不能作为低于LOD的孤立等位基因。然而,研究者不能排除T790M的亚克隆分布导致了T790M相对于L858R的减少。在病程中有2次检测不到T790M,第一次是卡铂/紫杉醇/阿替利珠单抗/贝伐珠单抗四联化疗后,第二次是培美曲塞/顺铂化疗后,这为再次使用TKI提供了理论依据。在疾病病程中,液体活检检测到2个新的TP53突变。数据表明,与驱动突变EGFR、MET和BRAF相似,TP53通常是克隆事件,因此应预期在初步诊断时存在。因此,在本病例中,研究者不能排除以下可能性:肿瘤异质性、TP53突变的亚克隆表现、甚至是作为ctDNA TP53突变来源的第二原发肿瘤。
液体活检是替代组织检测的一种微创方法。ctDNA检测可在病程中的多个时间点监测疾病,而无需接受组织活检。在所有时间点,液体活检均显示初始驱动突变EGFR L858R。有一次,由于DNA浓度有限,没有进行HC NGS,而是进行了cobas®检测。这种基于PCR的检测方法不能显示变异丰度,并且缺乏可能有助于理解肿瘤动力学和复杂性的其他基因,如TP53。特别是对于肿瘤负荷升高且难以获取骨或脑转移灶的晚期疾病,液体活检有助于获得足够数量和质量的分析物。分子病理报告中应明确说明局限性,包括LOD、AF、检测类型和基因区域的覆盖范围。全野生型报告应讨论假阴性结果的可能性。理想情况下,液体活检的LOD应低于1%。这已被证明能够在超过70%的液体活检病例中检测到体细胞变异,对EGFR等特定基因的检测率更高(>80)。
在本病例中,C797S的出现阻碍了进一步的靶向治疗。在AURA试验中,对奥希替尼二线治疗后进展的73例患者进行的ctDNA NGS分析显示,C797S占14%,而FLAURA(奥希替尼一线治疗)中的这一比例为7%。这些患者的医疗需求是由以下两方面决定的:对EGFR阳性肿瘤的肿瘤免疫反应降低,以及C797S对几乎所有第三代EGFR TKI不敏感,包括rociletinib(罗西替尼)、olmutinib(奥莫替尼)、lazertinib(拉泽替尼)和abivertinib(艾维替尼)。在本例患者中,耐药突变T790M和C797S是顺式结构,表明位于同一等位基因上。虽然顺式构型比反式构型更常见(85%),但其对第一代和第三代TKI的联合治疗没有反应。对于“顺式”突变肿瘤,布加替尼(EGFR和ALK双重抑制剂)联合抗EGFR抗体(即西妥昔单抗、帕尼单抗)在体外显示出对T790M/C797S三重突变细胞的活性,并已启动I/II期试验。SYMPHONY I/II期试验前瞻性地评估了一种可能更具靶向性的方法,该试验研究了第四代EGFR TKI BLU-945单药治疗或与奥希替尼联合治疗C797S突变的NSCLC。其他下一代小分子(如HS-10375)也在进行临床试验。这些选择方案目前正在评估中,未来当患者对EGFR TKI治疗发生进展时,这些选择方案可成为分子检测的依据。在没有可用药驱动突变和临床试验相关基因突变的情况下,奥希替尼治疗进展后的下一步治疗应包括化疗。虽然在铂类化疗基础上加用PD-1抗体帕博利珠单抗并不优于单独化疗(KEYNOTE-789试验),但在ImPOWER150试验中,加用贝伐珠单抗、抗VEGF抗体和基于PD-L1的免疫检查点抑制剂阿替利珠单抗显示出有前景的结局,中位总生存期为29.4个月。本病例报告中的患者也成功地接受了这种四药联合治疗数月。所有治疗线的耐受性良好,副作用未超过常见的2级毒性标准。所有治疗线均未因不良反应或耐受性差而延误治疗。
总之,可以证明基于血浆的ctDNA检测在临床实践中是可行的,并且可以用于跟踪原发性和获得性分子变异,从而调整治疗策略。在治疗期间的两个时间点,观察到奥希替尼治疗失败后T790M克隆消失,因此可分别使用厄洛替尼和奥希替尼进行再次治疗,获得了短暂反应。在撰写本文时,该患者已根据纵向ctDNA分析结果交替接受肿瘤免疫疗法/化疗和靶向治疗,获得了7年的治疗成功。
参考文献:
Falk, M.; Schatz, S.; Reich, F.P.M.; Schmidt, S.; Galster, M.; Tiemann, M.; Ficker, J.H.; Brueckl, W.M. Fluctuation of Acquired Resistance Mutations and Re-Challenge with EGFR TKI in Metastatic NSCLC: A Case Report. Curr. Oncol. 2023, 30, 8865-8871. https://doi.org/10.3390/curroncol30100640

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言